当直メモ・薬剤メモ・各種文書の書き方 2019/12/3更新済み後全掲載3
当直メモ・薬剤メモ・各種文書の書き方 2019/12/3更新済み後全掲載3
鼻出血
<鼻出血>
☆鼻腔鏡で見て、出血量多い場合、止血困難な場合は5000倍希釈のボスミンガーゼを鼻に詰める。
cf)ボスミン液は1mg/mL(0.1%溶液、1000倍液)で5倍希釈液(0.02%溶液)が5000倍希釈にあたる
☆鼻腔鏡で見て、出血量多い場合、止血困難な場合は5000倍希釈のボスミンガーゼを鼻に詰める。
cf)ボスミン液は1mg/mL(0.1%溶液、1000倍液)で5倍希釈液(0.02%溶液)が5000倍希釈にあたる
かぜ
<かぜ>
☆高齢者の心筋梗塞、半分は無痛性。なんとなく元気がない、AST,ALT上昇、血圧低下など見られたら必ず心電図を。
☆”いつもの風邪と違うところはありますか”と聞くこと。
☆風邪は咽頭痛/鼻汁/咳のうち2項目以上で診断できる。
☆感冒症状で38℃台後半の熱は出ない。インフルエンザ/咽頭炎/肺炎を疑う。
☆インフルエンザでないなら肺炎を疑うこと(聴診、胸写、CRP/CBC-B、若年者の胸痛)。
☆熱の出ないインフルエンザもあるが治療の必要性は低い。
☆発熱から始まる頑固な咳はマイコプラズマかも。迅速診断の感度は50%程度。IgM抗体を測定するPA法で診断する。
☆総合感冒薬のセラピナ1g3包分3、解熱薬としてカロナール200㎎2錠10回分、鼻水止めにアレロック5㎎2錠分2 かアルデシンAQネーザル1瓶1日4回20回分、咳止めにメジコン15mg6T分3かニチコデ散1g3包分3、うがい薬はネオヨジンガーグル50ml(他にアクロマイシントローチ15mg1錠)、痰多い時はビソポロン3錠分3(痰がサラサラになり誤嚥しやすくなるので注意)などを処方し帰宅。
☆高齢者や重篤そうなら採血、胸写、点滴、細菌感染否定できないときはレボフロキサシン(クラビット)100 ㎎5錠分1処方。
☆小児の咽頭痛にはアスベリンシロップ0.5% 4ml+ムコダインシロップ5% 7ml+メプチンシロップ5μg/ml 5mlを1日3回など。
☆粘膜保護のためトランサミン3錠分3処方すると良い。
☆咳嗽時の血痰は粘膜損傷によるものが多い(→ワーファリン/プラザキサ/バイアスピリン服用していないか聞く)。
☆外傷後によるものは、紙に鼻血をたらして、2重丸になってないか見る(師板損傷による髄液漏、頭部CTを)。
☆長期間の気管支炎を繰り返し、痰が多いときはブチブロン3T/3x、クラリスロマイシン1T/1xを投与する。痰でSpO2が低下してるときは、吸引チューブを鼻から上気道に挿入し、咳をさせて痰を吸引すると良い。
☆高齢者の心筋梗塞、半分は無痛性。なんとなく元気がない、AST,ALT上昇、血圧低下など見られたら必ず心電図を。
☆”いつもの風邪と違うところはありますか”と聞くこと。
☆風邪は咽頭痛/鼻汁/咳のうち2項目以上で診断できる。
☆感冒症状で38℃台後半の熱は出ない。インフルエンザ/咽頭炎/肺炎を疑う。
☆インフルエンザでないなら肺炎を疑うこと(聴診、胸写、CRP/CBC-B、若年者の胸痛)。
☆熱の出ないインフルエンザもあるが治療の必要性は低い。
☆発熱から始まる頑固な咳はマイコプラズマかも。迅速診断の感度は50%程度。IgM抗体を測定するPA法で診断する。
☆総合感冒薬のセラピナ1g3包分3、解熱薬としてカロナール200㎎2錠10回分、鼻水止めにアレロック5㎎2錠分2 かアルデシンAQネーザル1瓶1日4回20回分、咳止めにメジコン15mg6T分3かニチコデ散1g3包分3、うがい薬はネオヨジンガーグル50ml(他にアクロマイシントローチ15mg1錠)、痰多い時はビソポロン3錠分3(痰がサラサラになり誤嚥しやすくなるので注意)などを処方し帰宅。
☆高齢者や重篤そうなら採血、胸写、点滴、細菌感染否定できないときはレボフロキサシン(クラビット)100 ㎎5錠分1処方。
☆小児の咽頭痛にはアスベリンシロップ0.5% 4ml+ムコダインシロップ5% 7ml+メプチンシロップ5μg/ml 5mlを1日3回など。
☆粘膜保護のためトランサミン3錠分3処方すると良い。
☆咳嗽時の血痰は粘膜損傷によるものが多い(→ワーファリン/プラザキサ/バイアスピリン服用していないか聞く)。
☆外傷後によるものは、紙に鼻血をたらして、2重丸になってないか見る(師板損傷による髄液漏、頭部CTを)。
☆長期間の気管支炎を繰り返し、痰が多いときはブチブロン3T/3x、クラリスロマイシン1T/1xを投与する。痰でSpO2が低下してるときは、吸引チューブを鼻から上気道に挿入し、咳をさせて痰を吸引すると良い。
妊娠中のインフルエンザについて
cf)妊娠中のインフルエンザについて
・タミフルよりはイナビルやリレンザの方が血中への移行が少ない。
・どちらも妊娠中や授乳中の投与はOK
・母乳中にはわずかに移行するが、極微量。
・インフルエンザウィルスの母乳感染はない。
・手洗い、マスクをすれば母子分離は必要ないが、搾乳をして非感染者家族が与えるのがベスト。
・母乳中への移行薬剤で乳児のインフルエンザは治療できない。
・タミフルよりはイナビルやリレンザの方が血中への移行が少ない。
・どちらも妊娠中や授乳中の投与はOK
・母乳中にはわずかに移行するが、極微量。
・インフルエンザウィルスの母乳感染はない。
・手洗い、マスクをすれば母子分離は必要ないが、搾乳をして非感染者家族が与えるのがベスト。
・母乳中への移行薬剤で乳児のインフルエンザは治療できない。
咽頭痛
<咽頭痛>
☆A群β溶連菌への抗菌薬投与はリウマチ熱はNNT4000、AGN予防効果なし⇒症状改善と扁桃周囲膿瘍の予防目的。
☆中年、高血圧、喫煙歴の咽頭痛はACSを頭の片隅に入れておく。
☆咽頭炎は高熱+喉の痛みメイン、咳なし、鼻水なし。
☆前頸部リンパ節腫脹なら細菌性(化膿性扁桃腺炎)、後頸部ならEBV。白苔と39℃以上の高熱は細菌性でもウィルス性でも見られる。
☆EBV感染の診断はVCA-IgM/IgG,EBNA,EAで行うが、結果が出るまでに時間がかかるので、塗抹標本で異型リンパ球があればEBVとする。
☆小児の初感染、20歳のkissing diseaseならEBVで良いが、中年の異型リンパ球はHIVを考える。
☆MumpsIgM/IgG,CMVIgM/IgG,adeno virus Ag,溶連菌迅速検査も行う。
☆カナダルール(38℃以上、咳なし、前頸部リンパ腫、扁桃肥大)2項目以上でAβ溶連菌迅速検査。
☆扁桃周囲膿瘍は成人で咽頭痛+扁桃腫大+口蓋垂の偏移+開口障害+嚥下障害で緊急切開が必要であり、直ちに耳鼻科コンサルトするか転送。開口障害なく、呼吸状態も異常なければ翌日の耳鼻科受診でも可能。
☆急性喉頭蓋炎は小児で頻呼吸+強い嚥下痛+流涎+扁桃腫大なし。両膝に両手をついたtripod positionが特徴。
☆甲状腺の痛みを咽頭痛ということがある。若年~中年女性に多い亜急性甲状腺炎は頚部腫大+ 頻脈でTSH/T3/T4を測定。
☆溶連菌と伝単(EBV)が鑑別できない場合は、ABPCやAMPCは禁忌(伝単で皮疹が出るのはアミノペニシリン系(サワシリン、オーグメンチン、ビクシリン、ユナシン)で、ペニシリンGやセフェム系は問題なし)。メイアクト100mg3錠分3を5日分、ペニシリンアレルギーの場合はジスロマック250mg2錠分1を3日分処方、クラリスロマイシン200mg2錠分2を7日分処方、クラビット100mg5錠分1を5日分処方のいずれかにしておく(サワシリンやオーグメンチンは避ける)。
☆CAEBVI(chronic activated EBV infection)は3週以上のEBV持続初感染により血球貪食症候群を起こすもの。蚊アレルギー者に多い。予後不良。
☆咽頭所見が正常なのに咽頭痛を訴えるのは、甲状腺炎(亜急性はウィルス性、無痛性は橋本病)か下咽頭病変(急性喉頭蓋炎!!)。
☆A群β溶連菌への抗菌薬投与はリウマチ熱はNNT4000、AGN予防効果なし⇒症状改善と扁桃周囲膿瘍の予防目的。
☆中年、高血圧、喫煙歴の咽頭痛はACSを頭の片隅に入れておく。
☆咽頭炎は高熱+喉の痛みメイン、咳なし、鼻水なし。
☆前頸部リンパ節腫脹なら細菌性(化膿性扁桃腺炎)、後頸部ならEBV。白苔と39℃以上の高熱は細菌性でもウィルス性でも見られる。
☆EBV感染の診断はVCA-IgM/IgG,EBNA,EAで行うが、結果が出るまでに時間がかかるので、塗抹標本で異型リンパ球があればEBVとする。
☆小児の初感染、20歳のkissing diseaseならEBVで良いが、中年の異型リンパ球はHIVを考える。
☆MumpsIgM/IgG,CMVIgM/IgG,adeno virus Ag,溶連菌迅速検査も行う。
☆カナダルール(38℃以上、咳なし、前頸部リンパ腫、扁桃肥大)2項目以上でAβ溶連菌迅速検査。
☆扁桃周囲膿瘍は成人で咽頭痛+扁桃腫大+口蓋垂の偏移+開口障害+嚥下障害で緊急切開が必要であり、直ちに耳鼻科コンサルトするか転送。開口障害なく、呼吸状態も異常なければ翌日の耳鼻科受診でも可能。
☆急性喉頭蓋炎は小児で頻呼吸+強い嚥下痛+流涎+扁桃腫大なし。両膝に両手をついたtripod positionが特徴。
☆甲状腺の痛みを咽頭痛ということがある。若年~中年女性に多い亜急性甲状腺炎は頚部腫大+ 頻脈でTSH/T3/T4を測定。
☆溶連菌と伝単(EBV)が鑑別できない場合は、ABPCやAMPCは禁忌(伝単で皮疹が出るのはアミノペニシリン系(サワシリン、オーグメンチン、ビクシリン、ユナシン)で、ペニシリンGやセフェム系は問題なし)。メイアクト100mg3錠分3を5日分、ペニシリンアレルギーの場合はジスロマック250mg2錠分1を3日分処方、クラリスロマイシン200mg2錠分2を7日分処方、クラビット100mg5錠分1を5日分処方のいずれかにしておく(サワシリンやオーグメンチンは避ける)。
☆CAEBVI(chronic activated EBV infection)は3週以上のEBV持続初感染により血球貪食症候群を起こすもの。蚊アレルギー者に多い。予後不良。
☆咽頭所見が正常なのに咽頭痛を訴えるのは、甲状腺炎(亜急性はウィルス性、無痛性は橋本病)か下咽頭病変(急性喉頭蓋炎!!)。
尿管結石
<尿管結石>
☆できればCTとって、①AAAがないか、②腎臓周囲の毛羽立ちがないか確認すること。
☆稀に帯状疱疹のこともあり。水疱に先行して痛みが出ることがある。
☆肉眼的血尿の場合はワーファリン内服中でないか聞く事(同時に消化管出血もチェック)。尿道カテーテル留置し、生食で膀胱洗浄する。止まらなければ造影CT。
☆腰に返し手+既往歴+エコーで水腎症⇒すぐにボル坐を挿肛し、落ち着かせてから尿検査で感染(尿中WBC5個/HPF以上)ないか見る。
☆尿管結石でも2割は尿潜血なし。
☆CVA-tないことも多い。膀胱近くまで降りてきたら右or左下腹部痛と訴えることが多い。
☆90%はXpで写るが、CTでは必ず写る(5mmスライスで2mmなら写らないこともあるが…)→腎盂の拡張があって、石より上の尿管が拡張し、下が虚脱していればその石が狭窄の原因となる。
☆中年男性、高血圧既往、喫煙歴ありで尿潜血陽性ならAAAを腹部CTで否定をする。
☆AfありでCVA-t陽性で尿潜血陽性なら腎梗塞を腹部造影CTで否定する。
☆ESWLは8㎜以上の時。8㎜以上は泌尿器科受診を指示。
☆ロキソニン1錠、ムコスタ1錠を疼痛時頓用で処方、無効時はボルタレン(ジクロフェナクNa)座薬25㎎5回分(1日2回まで)を処方。
☆ボルタレン坐薬無効時はソセゴン1A筋注すると良い(ルートをとってない時)。レペタン坐薬はいまいち。
☆ソセゴン使ったときは車の運転はNG。
☆再発5年以内に60%、石が落ちているなら「心配なら泌尿器科受診を」、腎臓内結石なら「泌尿器科受診を」、茶こしで尿をこしとって石を泌尿器科に持って来れば、代謝異常が見つかることがあると。
☆食事は塩分と肉類は避ける(塩分は尿Ca再吸収阻害、肉類は腸管からのシュウ酸吸収促進)、水は2L以上で再発率半減。Ca制限しても骨溶かすからダメ。
☆sepsisになってたら泌尿器科call。
☆泌尿器科的処置はESWL/経尿道的破砕術/対処療法的にWJカテーテル留置など。
★実際には、腰に返し手と片側腰痛or右/左下腹部痛あればすぐに尿検査し、尿潜血陽性なら腹部CTをとって石の大きさを確認し、8mm以下ならボルタレン坐薬50mgを疼痛時頓用で処方し、自然排石を待ってもらう。8mm以上なら翌日泌尿器か受診を指示。尿中白血球陽性ならクラビット100mg5錠分1を処方し帰宅。全身状態不良、SIRS所見陽性、CRP2桁、WBC15000以上なら入院(数値はあくまで目安)。
☆できればCTとって、①AAAがないか、②腎臓周囲の毛羽立ちがないか確認すること。
☆稀に帯状疱疹のこともあり。水疱に先行して痛みが出ることがある。
☆肉眼的血尿の場合はワーファリン内服中でないか聞く事(同時に消化管出血もチェック)。尿道カテーテル留置し、生食で膀胱洗浄する。止まらなければ造影CT。
☆腰に返し手+既往歴+エコーで水腎症⇒すぐにボル坐を挿肛し、落ち着かせてから尿検査で感染(尿中WBC5個/HPF以上)ないか見る。
☆尿管結石でも2割は尿潜血なし。
☆CVA-tないことも多い。膀胱近くまで降りてきたら右or左下腹部痛と訴えることが多い。
☆90%はXpで写るが、CTでは必ず写る(5mmスライスで2mmなら写らないこともあるが…)→腎盂の拡張があって、石より上の尿管が拡張し、下が虚脱していればその石が狭窄の原因となる。
☆中年男性、高血圧既往、喫煙歴ありで尿潜血陽性ならAAAを腹部CTで否定をする。
☆AfありでCVA-t陽性で尿潜血陽性なら腎梗塞を腹部造影CTで否定する。
☆ESWLは8㎜以上の時。8㎜以上は泌尿器科受診を指示。
☆ロキソニン1錠、ムコスタ1錠を疼痛時頓用で処方、無効時はボルタレン(ジクロフェナクNa)座薬25㎎5回分(1日2回まで)を処方。
☆ボルタレン坐薬無効時はソセゴン1A筋注すると良い(ルートをとってない時)。レペタン坐薬はいまいち。
☆ソセゴン使ったときは車の運転はNG。
☆再発5年以内に60%、石が落ちているなら「心配なら泌尿器科受診を」、腎臓内結石なら「泌尿器科受診を」、茶こしで尿をこしとって石を泌尿器科に持って来れば、代謝異常が見つかることがあると。
☆食事は塩分と肉類は避ける(塩分は尿Ca再吸収阻害、肉類は腸管からのシュウ酸吸収促進)、水は2L以上で再発率半減。Ca制限しても骨溶かすからダメ。
☆sepsisになってたら泌尿器科call。
☆泌尿器科的処置はESWL/経尿道的破砕術/対処療法的にWJカテーテル留置など。
★実際には、腰に返し手と片側腰痛or右/左下腹部痛あればすぐに尿検査し、尿潜血陽性なら腹部CTをとって石の大きさを確認し、8mm以下ならボルタレン坐薬50mgを疼痛時頓用で処方し、自然排石を待ってもらう。8mm以上なら翌日泌尿器か受診を指示。尿中白血球陽性ならクラビット100mg5錠分1を処方し帰宅。全身状態不良、SIRS所見陽性、CRP2桁、WBC15000以上なら入院(数値はあくまで目安)。
発熱
<発熱>
☆高齢者の発熱は、まず誤嚥性肺炎か尿路感染症(女性/前立腺肥大のある男性)→胸部レントゲン、採血、尿沈渣。褥瘡/関節炎/前立腺炎検索も忘れずに。
・尿中肺炎球菌莢膜抗原陽性であれば肺炎球菌が起炎菌となる肺炎、髄膜炎、副鼻腔炎がある。
・GNRによるものは、クラビット500mgでもいいがバナン200mg分2を7日間処方の方が感受性が高い。
・淋菌クラミジア混合感染
男性はトロビシン2g筋注とジスロマック1000mg1日分
女性はロセフィン1g点滴とジスロマック1000mg1日分
☆熱源探しは、ABCDE4Ps(abscess,bone inflamation,cholangitis胆管炎/cholecystitis胆嚢炎, decubitus/DVT,endocarditis/encephalitis,pneumonitis,prostatitis,pyelonephritis,phlegmon蜂窩織炎,sinusitis)
☆胆嚢炎、胆管炎を肺炎と誤診することがよくある。右季肋部痛や黄疸ないか見る。
☆特にCRP高値(20以上)では膿瘍を検索する(膿瘍もカプセル化してしまうとCRPは低い)。
☆側臥位では腸骨稜や大転子部、仰臥位では仙骨部、車椅子では坐骨結節に発生しやすい。
☆CRPが20くらいまで上昇してる腎盂腎炎でも発熱ない場合や蛋白尿、赤沈亢進の場合がある。血管炎の場合もあるので、間質性肺炎ないか、慢性経過か急性経過が大切。抗生剤加療で改善認めなければ血管炎を考慮。
☆UTIの起炎菌は大腸菌。嫌気性菌は少ないのでS/Aは1st choiceではない。腎盂腎炎も第2世代のセファロスポリンやセフォチアムでカバー可能。ESBL産生菌であればカルバペネムが必要。症状が軽い場合はセフメタゾールもESBLに使える。ESBLに対し、セファロスポリンにゲンタマイシンのようなアミノグリコシド系抗菌薬を加えてもよい。
☆皮膚感染やカテ熱はMRSAの可能性を考慮する。血培からMRSA検出されるようならVCMはいくように。
☆血培は陰性でも日数をあけて最低2回は検査する。抗生剤投与中は一旦中止してから採取する。
☆痙攣後は意識混濁や発熱が見られることがある。経過観察。
cf)PCT(プロカルシトニン)について
・CRPよりも早期に上昇し、CRPに比べれば感度も特異度も高い
・ウィルス感染では上昇せず、細菌感染で上昇する
・ウィルス感染→IFNα↑→TNF阻害→PCT合成阻害
・敗血症の診断では感度も特異度も70%程度
・熱傷、外傷、外科手術、膵炎でも上昇する→敗血症の診断には使えない
・外来での抗菌薬を使うかどうかの指標には使えるかもしれない
cf)
・悪性高熱:筋小胞体の先天異常+ハロタン/サクシニルコリン⇒筋代謝増加⇒筋強剛⇒横紋筋融解⇒発熱
・悪性症候群:D2blockerによる視床下部ドパミン受容体抑制⇒高体温、自律神経調節障害⇒筋強剛
cf)薬剤誘発性高体温
MAOI、三環系抗うつ薬は高体温の原因になる(薬剤誘発性高体温)。
cf)熱以外に症状に乏しい疾患:急性腎盂腎炎、急性前立腺炎、肝膿瘍、胆管炎、IE、カテ感染、蜂窩織炎、歯髄炎、カンピロバクター腸炎の初期。
cf)薬剤熱は比較3原則(比較的元気、比較的徐脈、比較的CRP低い)。
cf)長期臥床では褥創の他に胆嚢炎もある。
cf)見逃しやすい熱の原因:感染性心内膜炎、輸血、偽痛風、DVT、中枢熱、膠原病、血管炎、腫瘍熱、炎症性腸疾患、副腎不全、亜急性甲状腺炎、異物感染(CVの血流感染、尿道カテーテルの腎盂腎炎、挿管による肺炎、胃管による副鼻腔炎、人工弁、人工血管、人工関節)
cf)平熱が低いという人について
・平熱には個人差があり、35.6-38.2℃・腋下の脂肪が厚く、血管が少なければ測定値は低くなる
・朝に低く、夕方に高いが、日内変動は平均0.5℃・高齢になると基礎代謝が落ちるので低下
→普段の平熱より1℃以上の上昇があれば発熱ととらえてもよい
注意)血圧低下時の解熱の基本は、①クーリング、②カロナール内服、③アセリオ点滴(1000mg/100ml1瓶→300mg/30mlを生食100mlなどに溶かして15分で点滴する)→アンヒバ坐薬は血圧下がることは少ない(坐薬は嫌がることが多い)→ボルタレン坐薬やメチロン筋注は避ける!!
☆高齢者の発熱は、まず誤嚥性肺炎か尿路感染症(女性/前立腺肥大のある男性)→胸部レントゲン、採血、尿沈渣。褥瘡/関節炎/前立腺炎検索も忘れずに。
・尿中肺炎球菌莢膜抗原陽性であれば肺炎球菌が起炎菌となる肺炎、髄膜炎、副鼻腔炎がある。
・GNRによるものは、クラビット500mgでもいいがバナン200mg分2を7日間処方の方が感受性が高い。
・淋菌クラミジア混合感染
男性はトロビシン2g筋注とジスロマック1000mg1日分
女性はロセフィン1g点滴とジスロマック1000mg1日分
☆熱源探しは、ABCDE4Ps(abscess,bone inflamation,cholangitis胆管炎/cholecystitis胆嚢炎, decubitus/DVT,endocarditis/encephalitis,pneumonitis,prostatitis,pyelonephritis,phlegmon蜂窩織炎,sinusitis)
☆胆嚢炎、胆管炎を肺炎と誤診することがよくある。右季肋部痛や黄疸ないか見る。
☆特にCRP高値(20以上)では膿瘍を検索する(膿瘍もカプセル化してしまうとCRPは低い)。
☆側臥位では腸骨稜や大転子部、仰臥位では仙骨部、車椅子では坐骨結節に発生しやすい。
☆CRPが20くらいまで上昇してる腎盂腎炎でも発熱ない場合や蛋白尿、赤沈亢進の場合がある。血管炎の場合もあるので、間質性肺炎ないか、慢性経過か急性経過が大切。抗生剤加療で改善認めなければ血管炎を考慮。
☆UTIの起炎菌は大腸菌。嫌気性菌は少ないのでS/Aは1st choiceではない。腎盂腎炎も第2世代のセファロスポリンやセフォチアムでカバー可能。ESBL産生菌であればカルバペネムが必要。症状が軽い場合はセフメタゾールもESBLに使える。ESBLに対し、セファロスポリンにゲンタマイシンのようなアミノグリコシド系抗菌薬を加えてもよい。
☆皮膚感染やカテ熱はMRSAの可能性を考慮する。血培からMRSA検出されるようならVCMはいくように。
☆血培は陰性でも日数をあけて最低2回は検査する。抗生剤投与中は一旦中止してから採取する。
☆痙攣後は意識混濁や発熱が見られることがある。経過観察。
cf)PCT(プロカルシトニン)について
・CRPよりも早期に上昇し、CRPに比べれば感度も特異度も高い
・ウィルス感染では上昇せず、細菌感染で上昇する
・ウィルス感染→IFNα↑→TNF阻害→PCT合成阻害
・敗血症の診断では感度も特異度も70%程度
・熱傷、外傷、外科手術、膵炎でも上昇する→敗血症の診断には使えない
・外来での抗菌薬を使うかどうかの指標には使えるかもしれない
cf)
・悪性高熱:筋小胞体の先天異常+ハロタン/サクシニルコリン⇒筋代謝増加⇒筋強剛⇒横紋筋融解⇒発熱
・悪性症候群:D2blockerによる視床下部ドパミン受容体抑制⇒高体温、自律神経調節障害⇒筋強剛
cf)薬剤誘発性高体温
MAOI、三環系抗うつ薬は高体温の原因になる(薬剤誘発性高体温)。
cf)熱以外に症状に乏しい疾患:急性腎盂腎炎、急性前立腺炎、肝膿瘍、胆管炎、IE、カテ感染、蜂窩織炎、歯髄炎、カンピロバクター腸炎の初期。
cf)薬剤熱は比較3原則(比較的元気、比較的徐脈、比較的CRP低い)。
cf)長期臥床では褥創の他に胆嚢炎もある。
cf)見逃しやすい熱の原因:感染性心内膜炎、輸血、偽痛風、DVT、中枢熱、膠原病、血管炎、腫瘍熱、炎症性腸疾患、副腎不全、亜急性甲状腺炎、異物感染(CVの血流感染、尿道カテーテルの腎盂腎炎、挿管による肺炎、胃管による副鼻腔炎、人工弁、人工血管、人工関節)
cf)平熱が低いという人について
・平熱には個人差があり、35.6-38.2℃・腋下の脂肪が厚く、血管が少なければ測定値は低くなる
・朝に低く、夕方に高いが、日内変動は平均0.5℃・高齢になると基礎代謝が落ちるので低下
→普段の平熱より1℃以上の上昇があれば発熱ととらえてもよい
注意)血圧低下時の解熱の基本は、①クーリング、②カロナール内服、③アセリオ点滴(1000mg/100ml1瓶→300mg/30mlを生食100mlなどに溶かして15分で点滴する)→アンヒバ坐薬は血圧下がることは少ない(坐薬は嫌がることが多い)→ボルタレン坐薬やメチロン筋注は避ける!!
敗血症性ショック
<敗血症性ショック>
☆EDGT ①ルート2本とってラクテック500ml×4全開
②その後は120ml/hr程度に留め、血圧上昇しないなら昇圧剤を使う
③血培/痰培/尿培とってチエナム点滴
④平均血圧60mmHg切れば、ノルアドレナリン1mg/1mL 3Aを生食50mlに溶いて2ml/hrから開始。もしくは、ドパミン5γ(体重50kgで5ml/hr)以上、ドブタミン3γ(体重50kgで3ml/hr)以上。
⑤HES500mlや腎機能低下あるときはアルブミナー25%50ml 5Vを全開で投与。
☆ルートが細くて急速投与できないときは、輸液バッグを持ち上げてポンピングする。
☆必ず500ml~1L入れても昇圧しないことを確認してから昇圧剤を使う。Volumeが足りない場合は補液だけで昇圧する。
☆pitting edemaありやIVC正常のときに、なんとなく輸液しないこと。1-2L入れて血圧上がらなければDOA5γやDOB3γから開始する。
☆ノルアドレナリンは末梢ルートからは投与しない。原則CVから。
☆メイロン(1mEq/1mL)はBEの10倍まで急速静注して良い。
cf)ショック時に使うのは乳酸リンゲルか生食か
・乳酸は肝臓で代謝されてブドウ糖になるため、肝不全では乳酸アシドーシスになりやすい。
・乳酸リンゲルに含まれるのは乳酸ではなく、乳酸イオンであり、それ自体はアルカリ性。
・ショックでは嫌気性代謝が進み、乳酸アシドーシスになっている(pH↓BE↓Lactate↑HCO3↑)。
・乳酸NaはpH調節機能もあり、ショックから立ち直れば、すぐに乳酸は代謝される。
・生理食塩水にはpH調節機能がない。
・生理食塩水は大量投与で乳酸リンゲルよりアシドーシスになりやすい。
・アセテートリンゲルは肝臓と筋肉で代謝、乳酸リンゲルは肝臓だけで代謝。
・アシドーシス時の大量投与はアセテートリンゲルが最も良い。
☆EDGT ①ルート2本とってラクテック500ml×4全開
②その後は120ml/hr程度に留め、血圧上昇しないなら昇圧剤を使う
③血培/痰培/尿培とってチエナム点滴
④平均血圧60mmHg切れば、ノルアドレナリン1mg/1mL 3Aを生食50mlに溶いて2ml/hrから開始。もしくは、ドパミン5γ(体重50kgで5ml/hr)以上、ドブタミン3γ(体重50kgで3ml/hr)以上。
⑤HES500mlや腎機能低下あるときはアルブミナー25%50ml 5Vを全開で投与。
☆ルートが細くて急速投与できないときは、輸液バッグを持ち上げてポンピングする。
☆必ず500ml~1L入れても昇圧しないことを確認してから昇圧剤を使う。Volumeが足りない場合は補液だけで昇圧する。
☆pitting edemaありやIVC正常のときに、なんとなく輸液しないこと。1-2L入れて血圧上がらなければDOA5γやDOB3γから開始する。
☆ノルアドレナリンは末梢ルートからは投与しない。原則CVから。
☆メイロン(1mEq/1mL)はBEの10倍まで急速静注して良い。
cf)ショック時に使うのは乳酸リンゲルか生食か
・乳酸は肝臓で代謝されてブドウ糖になるため、肝不全では乳酸アシドーシスになりやすい。
・乳酸リンゲルに含まれるのは乳酸ではなく、乳酸イオンであり、それ自体はアルカリ性。
・ショックでは嫌気性代謝が進み、乳酸アシドーシスになっている(pH↓BE↓Lactate↑HCO3↑)。
・乳酸NaはpH調節機能もあり、ショックから立ち直れば、すぐに乳酸は代謝される。
・生理食塩水にはpH調節機能がない。
・生理食塩水は大量投与で乳酸リンゲルよりアシドーシスになりやすい。
・アセテートリンゲルは肝臓と筋肉で代謝、乳酸リンゲルは肝臓だけで代謝。
・アシドーシス時の大量投与はアセテートリンゲルが最も良い。
蕁麻疹
<蕁麻疹>
☆どんな些細なアレルギー歴(かぜ薬で蕁麻疹etc)でもある場合は、抗生剤投与時の10分の見守りは必須。さらにどんな些細な異変でもバイタルチェック。
☆原因不明の蕁麻疹は新たに開始された薬剤をチェックする!肝機能異常あれば強ミノやウルソを使う。
☆肥満、DMが蜂に刺されて蜂窩織炎を合併することあり。
☆基本はⅠ型アレルギーだが、青魚が古くなってヒスタミン様物質によるアナフィラシー様反応もある(青魚アレルギーではない)。
☆呼吸困難がないか必ず確認すること。
☆呼吸困難やバイタルの変化(血圧低下や洞性頻脈)があれば、外液を全開投与し、ボスミン0.3mg/0.3mlを上腕外側(肩)か大腿外側に筋注する。皮下注は間に合わないので禁忌。ヒスタミンにより血管透過性が亢進するため外液投与は必ず必要。
☆なければ、生食100mlにポララミン5mg、ソルメルコート40㎎、ネオファーゲン20mlを混注して30分で投与し、軽快すればポララミン2mg2錠分2を処方し帰宅。ステロイドは即効性なく、2峰性反応の予防に投与する。
☆37℃台の発熱と同時の発疹なら風疹かも(融合のない発赤伴う小丘疹、舌裏の出血斑、後頸部リンパ節(耳の後ろのリンパ節)腫大ないか見る、IgM/IgGで確定診断)。
☆妊婦or夫が風疹疑いなら、産科主治医に紹介状と来院前の予約を絶対にさせる。
cf)風疹ワクチンについて
・HI抗体価16倍以下なら予防接種を。
・風疹単独ワクチンがあるが、麻疹予防も考えればMRワクチン接種推奨。
・MRワクチンは小児も成人も接種量は同じ。
・MRワクチン接種歴がなければ4週間の間隔で2回推奨(Primary vaccine failureを防ぐため)。接種歴あれば1回でも可。
・抗体価を測定して低ければ接種が理想だが、検査に時間と費用がかかるので心配なら、直接MRワクチン接種が良い。
☆どんな些細なアレルギー歴(かぜ薬で蕁麻疹etc)でもある場合は、抗生剤投与時の10分の見守りは必須。さらにどんな些細な異変でもバイタルチェック。
☆原因不明の蕁麻疹は新たに開始された薬剤をチェックする!肝機能異常あれば強ミノやウルソを使う。
☆肥満、DMが蜂に刺されて蜂窩織炎を合併することあり。
☆基本はⅠ型アレルギーだが、青魚が古くなってヒスタミン様物質によるアナフィラシー様反応もある(青魚アレルギーではない)。
☆呼吸困難がないか必ず確認すること。
☆呼吸困難やバイタルの変化(血圧低下や洞性頻脈)があれば、外液を全開投与し、ボスミン0.3mg/0.3mlを上腕外側(肩)か大腿外側に筋注する。皮下注は間に合わないので禁忌。ヒスタミンにより血管透過性が亢進するため外液投与は必ず必要。
☆なければ、生食100mlにポララミン5mg、ソルメルコート40㎎、ネオファーゲン20mlを混注して30分で投与し、軽快すればポララミン2mg2錠分2を処方し帰宅。ステロイドは即効性なく、2峰性反応の予防に投与する。
☆37℃台の発熱と同時の発疹なら風疹かも(融合のない発赤伴う小丘疹、舌裏の出血斑、後頸部リンパ節(耳の後ろのリンパ節)腫大ないか見る、IgM/IgGで確定診断)。
☆妊婦or夫が風疹疑いなら、産科主治医に紹介状と来院前の予約を絶対にさせる。
cf)風疹ワクチンについて
・HI抗体価16倍以下なら予防接種を。
・風疹単独ワクチンがあるが、麻疹予防も考えればMRワクチン接種推奨。
・MRワクチンは小児も成人も接種量は同じ。
・MRワクチン接種歴がなければ4週間の間隔で2回推奨(Primary vaccine failureを防ぐため)。接種歴あれば1回でも可。
・抗体価を測定して低ければ接種が理想だが、検査に時間と費用がかかるので心配なら、直接MRワクチン接種が良い。
動悸
<動悸>
☆多くはPSVTかAf tachycardia(rapid Af)。どちらもワソラン5mg/2mL 1Aを生食50mlに溶いて15分で投与。もしくはモニター波形を見ながら、ワソラン1Aを生食に溶いて20mlにしたものを5分かけて投与する。
☆rapidAfではPVCが連発することがあるので、その場合は心エコーもすること。
☆心電図の読み方
・wideQRS,RR間隔不整,P波なし⇒心室内変行伝導を伴ったAf tachycardia(rapid Af)。
・wideQRS,RR間隔一定,P波なし⇒心室内変行伝導を伴ったPSVTか脈ありVTかrapid Af ・narrowQRS,RR間隔不整,P波なし⇒rapid Af ・narrowQRS,RR間隔一定,P波なし⇒PSVT(QRS直後に逆行性P波あればPVNRT)
・narrowQRS,RR間隔不整,P波あり⇒PAC多発
・narrowQRS,RR間隔一定,P波あり⇒洞性頻脈
☆PSVTは心室内変行伝導を伴うとVT様に見えることあるので、アデホス投与で診断的治療。
☆Afにアデホスは無効。アデホスは副伝導路を抑制するので、心房内のmicro re-entryが原因であるAfには無効である。
☆PSVTには、除細動とアンビューバッグを準備して、ラクテック点滴、冷蔵庫のアデホスLコーワ1A2mlを半減期が10秒なので、点滴ラインから急速静注し生食50mlで押し込む。妊婦にもOK。
☆Afには、
①ワソラン(Ca拮抗薬、ベラパミル)1Aを生食50mlに溶いて15分で静注(生食10mlに溶いて1/4Aずつi.v.も可)
②シベノール(Ⅰa群)1Aを生食50mlに溶いて5分で静注
③ジゴシン1Aを生食50mlに溶いて30分で静注(正常時の波形を確認しδ波がないことを確認すること)
④心エコーで心内血栓がないことを確認してから電気的除細動50J>100J(意識あるのでドロミカム1Aを生食で溶いて10mlにしたものを2mlずつi.v./プロポフォール200㎎20mlを5mlずつi.v.)
☆脈ありVTは、心エコーや採血にてACSやHOCMないかチェック。基本は循環器call。
①シンビット50㎎1Vを生食20mlに溶いて5mlを5分かけて、その後5ml/hr。
②ミダゾラム10㎎2ml 1A(ドロミカム)を生食5ml 2Aに溶いて2mlずつ投与し、鎮静してからDC150J-200J。ドロミカムによる血圧低下に対してはノルアドレナリン1Aを生食20mlに溶いて3ml/hrから投与。
☆DCには1相性と2相性がある。必ず確認を。2相性は200J程度までしか目盛がない。
☆多くはPSVTかAf tachycardia(rapid Af)。どちらもワソラン5mg/2mL 1Aを生食50mlに溶いて15分で投与。もしくはモニター波形を見ながら、ワソラン1Aを生食に溶いて20mlにしたものを5分かけて投与する。
☆rapidAfではPVCが連発することがあるので、その場合は心エコーもすること。
☆心電図の読み方
・wideQRS,RR間隔不整,P波なし⇒心室内変行伝導を伴ったAf tachycardia(rapid Af)。
・wideQRS,RR間隔一定,P波なし⇒心室内変行伝導を伴ったPSVTか脈ありVTかrapid Af ・narrowQRS,RR間隔不整,P波なし⇒rapid Af ・narrowQRS,RR間隔一定,P波なし⇒PSVT(QRS直後に逆行性P波あればPVNRT)
・narrowQRS,RR間隔不整,P波あり⇒PAC多発
・narrowQRS,RR間隔一定,P波あり⇒洞性頻脈
☆PSVTは心室内変行伝導を伴うとVT様に見えることあるので、アデホス投与で診断的治療。
☆Afにアデホスは無効。アデホスは副伝導路を抑制するので、心房内のmicro re-entryが原因であるAfには無効である。
☆PSVTには、除細動とアンビューバッグを準備して、ラクテック点滴、冷蔵庫のアデホスLコーワ1A2mlを半減期が10秒なので、点滴ラインから急速静注し生食50mlで押し込む。妊婦にもOK。
☆Afには、
①ワソラン(Ca拮抗薬、ベラパミル)1Aを生食50mlに溶いて15分で静注(生食10mlに溶いて1/4Aずつi.v.も可)
②シベノール(Ⅰa群)1Aを生食50mlに溶いて5分で静注
③ジゴシン1Aを生食50mlに溶いて30分で静注(正常時の波形を確認しδ波がないことを確認すること)
④心エコーで心内血栓がないことを確認してから電気的除細動50J>100J(意識あるのでドロミカム1Aを生食で溶いて10mlにしたものを2mlずつi.v./プロポフォール200㎎20mlを5mlずつi.v.)
☆脈ありVTは、心エコーや採血にてACSやHOCMないかチェック。基本は循環器call。
①シンビット50㎎1Vを生食20mlに溶いて5mlを5分かけて、その後5ml/hr。
②ミダゾラム10㎎2ml 1A(ドロミカム)を生食5ml 2Aに溶いて2mlずつ投与し、鎮静してからDC150J-200J。ドロミカムによる血圧低下に対してはノルアドレナリン1Aを生食20mlに溶いて3ml/hrから投与。
☆DCには1相性と2相性がある。必ず確認を。2相性は200J程度までしか目盛がない。
Afでの抗凝固療法開始基準
Afでの抗凝固療法開始基準
cf)CHADS2スコア(チャズツースコア) ・Afでの抗凝固療法開始基準
C(CHF):鬱血性心不全あれば1点
H(HTN):高血圧あれば1点
A(Age):75歳以上なら1点
D(DM):糖尿病あれば1点
S(Stroke):脳卒中やTIAの既往があれば2点
・2点以上で抗凝固療法開始
・ワーファリン→ⅡⅦⅨⅩ阻害
ダビガトラン(プラザキサ)→Ⅱ阻害(トロンビン阻害)
cf)CHADS2スコア(チャズツースコア) ・Afでの抗凝固療法開始基準
C(CHF):鬱血性心不全あれば1点
H(HTN):高血圧あれば1点
A(Age):75歳以上なら1点
D(DM):糖尿病あれば1点
S(Stroke):脳卒中やTIAの既往があれば2点
・2点以上で抗凝固療法開始
・ワーファリン→ⅡⅦⅨⅩ阻害
ダビガトラン(プラザキサ)→Ⅱ阻害(トロンビン阻害)
頻脈性不整脈の鑑別
cf)頻脈性不整脈の鑑別
・洞頻脈⇒P波は明瞭、220-年齢/分、徐々に始まり徐々に終わる、心不全/脳出血/Basedow/貧血/脱水
・PSVT⇒RR規則的、P波は不明なことが「多い」、180/分前後、突然始まり突然終わる、narrowQRS(脚ブロックや心室内変向伝導伴えばwideQRSになる)
・Af⇒RR不規則、P波はなくf波、250/分を超えると死亡例も
・VT⇒RR規則的、140-220/分、RBBB+左軸偏位型やLBBB+右軸偏位型では特発性の可能性(どこにfocusがあるかがわかるのでVTを見ればこれを確認すること)
・洞頻脈⇒P波は明瞭、220-年齢/分、徐々に始まり徐々に終わる、心不全/脳出血/Basedow/貧血/脱水
・PSVT⇒RR規則的、P波は不明なことが「多い」、180/分前後、突然始まり突然終わる、narrowQRS(脚ブロックや心室内変向伝導伴えばwideQRSになる)
・Af⇒RR不規則、P波はなくf波、250/分を超えると死亡例も
・VT⇒RR規則的、140-220/分、RBBB+左軸偏位型やLBBB+右軸偏位型では特発性の可能性(どこにfocusがあるかがわかるのでVTを見ればこれを確認すること)
徐脈
<徐脈>
☆SSSは多くは加齢によるもの。その他、血管迷走神経反射、甲状腺機能低下、ジキタリス、βブロッカー、Caブロッカーなど。
☆SSSは症状なければ放置し、原因検索(アーチスト服用してないか等)をする。
☆AVB(2度もMobits2型以上)は症状なくても、次の瞬間CPAになることがある。ACSやHOCMがないか心電図、心エコーと採血。速やかに循環器callし、緊急ペーシング。
☆徐脈(特にAVB)の治療は、
①アトロピン1Aの急速i.v.(嘔気嘔吐予防にプリンペラン1Aもi.v.しておく)
②プロタノール(イソプロテレノール)0.2mg1mL1Aを生食50mlに溶いて5ml/hrで開始。
③カテによる緊急ペーシング
cf)CPAのPEAとVfの違い
・PEAは脚ブロックを伴ったQRS波が徐脈になっているか、全く正常なQRSで徐脈。
・心室細動はランダムな波形が続く。基本は頻脈になっている。
☆SSSは多くは加齢によるもの。その他、血管迷走神経反射、甲状腺機能低下、ジキタリス、βブロッカー、Caブロッカーなど。
☆SSSは症状なければ放置し、原因検索(アーチスト服用してないか等)をする。
☆AVB(2度もMobits2型以上)は症状なくても、次の瞬間CPAになることがある。ACSやHOCMがないか心電図、心エコーと採血。速やかに循環器callし、緊急ペーシング。
☆徐脈(特にAVB)の治療は、
①アトロピン1Aの急速i.v.(嘔気嘔吐予防にプリンペラン1Aもi.v.しておく)
②プロタノール(イソプロテレノール)0.2mg1mL1Aを生食50mlに溶いて5ml/hrで開始。
③カテによる緊急ペーシング
cf)CPAのPEAとVfの違い
・PEAは脚ブロックを伴ったQRS波が徐脈になっているか、全く正常なQRSで徐脈。
・心室細動はランダムな波形が続く。基本は頻脈になっている。
蜂窩織炎/壊死性筋膜炎
<蜂窩織炎/壊死性筋膜炎>
★下肢では足背動脈の拍動を必ず確認する。
☆リンパ管浮腫ではワセリン塗布しおむつカバーを巻いて弾性包帯をし下肢拳上する。
☆ヒールによる拇趾の痛みは蜂窩織炎の可能性あり。基本は冷却し下肢拳上、化膿してきたら切開排膿し、L-ケフレックス(第1世代セフェムの徐放剤)1g2錠分2処方。
☆拇趾の蜂窩織炎は巻き爪が原因のことあり。外科コンサルトを。
☆重症例では血液検査、毎日外来でセファメジン(CEZ)2gバッグを30分かけて点滴し、半減期が1時間で半日しか効かないためオラセフ(第2世代セフェム)250㎎3錠分3経口(4錠分4ではない)も処方。
☆重症例ではDVTやPAD(PeripheralArterialDisease)を鑑別するため血管エコーをする。
☆小児の場合はオラスポアDS(ドライシロップ)30mg/kg/dayを分3、カロナール1錠5回分。
☆動物咬傷の場合はユナシン1.5gを生食50mlに溶いて30分で投与し、オーグメンチン250㎎3錠分3経口(4錠分4ではない)を処方(幼児や学童の場合は2錠分4と整腸剤)。
☆片側顔面腫脹なら丹毒(=顔面の蜂窩織炎)、眼球突出あるなら副鼻腔炎からの眼窩内蜂窩織炎か。片側なら内頚動脈海綿静脈洞瘻、両側ならBasedow病の鑑別を。
cf)壊死性筋膜炎との鑑別:
・強く痛がる、バイタル異常、疼痛範囲の拡大、皮膚色が黒いがあれば、初診、30分、1hr、2hrと病変部をマーキングし拡大傾向ないかチェックする。
cf)丹毒は真皮、蜂窩織炎は皮下組織、壊死性筋膜炎は皮下組織と筋膜の炎症
★下肢では足背動脈の拍動を必ず確認する。
☆リンパ管浮腫ではワセリン塗布しおむつカバーを巻いて弾性包帯をし下肢拳上する。
☆ヒールによる拇趾の痛みは蜂窩織炎の可能性あり。基本は冷却し下肢拳上、化膿してきたら切開排膿し、L-ケフレックス(第1世代セフェムの徐放剤)1g2錠分2処方。
☆拇趾の蜂窩織炎は巻き爪が原因のことあり。外科コンサルトを。
☆重症例では血液検査、毎日外来でセファメジン(CEZ)2gバッグを30分かけて点滴し、半減期が1時間で半日しか効かないためオラセフ(第2世代セフェム)250㎎3錠分3経口(4錠分4ではない)も処方。
☆重症例ではDVTやPAD(PeripheralArterialDisease)を鑑別するため血管エコーをする。
☆小児の場合はオラスポアDS(ドライシロップ)30mg/kg/dayを分3、カロナール1錠5回分。
☆動物咬傷の場合はユナシン1.5gを生食50mlに溶いて30分で投与し、オーグメンチン250㎎3錠分3経口(4錠分4ではない)を処方(幼児や学童の場合は2錠分4と整腸剤)。
☆片側顔面腫脹なら丹毒(=顔面の蜂窩織炎)、眼球突出あるなら副鼻腔炎からの眼窩内蜂窩織炎か。片側なら内頚動脈海綿静脈洞瘻、両側ならBasedow病の鑑別を。
cf)壊死性筋膜炎との鑑別:
・強く痛がる、バイタル異常、疼痛範囲の拡大、皮膚色が黒いがあれば、初診、30分、1hr、2hrと病変部をマーキングし拡大傾向ないかチェックする。
cf)丹毒は真皮、蜂窩織炎は皮下組織、壊死性筋膜炎は皮下組織と筋膜の炎症
裂創/切創
<裂創/切創>
☆創傷処置
①麻酔してから水道水で洗浄
②テープで寄せてワセリン塗布する。もしくは縫合
③縫合
・1%キシロカイン(極量0.7ml/kg)を創内に麻酔
・陰圧にして静注になっていないか確認
・4-0ナイロン等でマットレス縫合か単縫合
・顔面などは6-0ナイロン
・創部が濡れないようにそのままにして2日後受診を指示
・1週間後に抜糸(関節など緊張かかる部位は10日)
・抗生剤はオーグメンチン250mg4錠分4を5日分など
・痛み強いならカロナールを処方
・口腔内など粘膜面は4-0polysorbで縫わないとちくちくするので注意
☆キシロカインアレルギーの局所麻酔はマーカイン0.25%50mg/20mlを5mlほど使う。
☆指の切創は浸潤麻酔ではなく指の根本を伝達麻酔しないと痛い(伝達麻酔も浸潤麻酔も局所麻酔の1種)。指の根元の片側にブルー針で深く刺して2ml、針を浅くして2mlもう一方にも同様。
☆小児の指の切創はステーリー固定でもOK。
☆頭の創はステープラー固定でもOK。
☆顎の裂創はテープで寄せてデュオアクティブで固定してもOK。
☆深い場合は、麻酔の前にまず神経損傷ないかチェック。
☆創が大きく深い時は、深いところまで清潔手袋で指を入れて生食で洗浄し、皮膚が残っていない場合も寄せて閉鎖する(デブリしてマットレス必須、ペンローズ/サランラップ/ナイロン糸(シルク等の縒り糸はだめ)も留置する→皮膚に1針縫い付けると良い)。
☆動物咬傷など汚染創なら麻酔後、歯ブラシでデブリ、open woundのまま破傷風トキソイド(ハトキ)を受傷時/1M後/1年後に筋注(中学生までならDPTワクチンをしているなら必須ではない)。抗生剤はオーグメンチン250mg4錠分4を5日分処方し、毎日外来で洗浄する。
☆ハトキは3回打たないと意味がない!!1回だけでは無駄!!3回打てば4-10年は免疫効果、25-30年は免疫記憶があり1回の注射でブースター効果あり。
☆挫滅創は、待合でキシロカインゼリーを塗布してサランラップして麻酔してから、十分に洗浄して薄くワセリンを塗布しカルトスタットを充填し、包帯固定。2日後受診を指示。
☆静脈瘤による出血は鎮子固定もしておく。必要なら縫合も。
☆手掌の裂創、切創はマットレスで深く縫合すると、腱をひっかけることがあるのでできるだけ単縫合にする。
☆指先の裂創では必要なら爪に針を通して縫合してもよい。
☆剥離創は皮下が露出しているなら寄せて縫合し、浅いのであれば洗浄しデュアオアクティブCGFをそのまま貼る。
☆下腿の裂創は創面を合わせるには引っ張らないといけないので、介助してもらって2-0や3-0ナイロンでマットレス縫合を行う。
☆創傷処置
①麻酔してから水道水で洗浄
②テープで寄せてワセリン塗布する。もしくは縫合
③縫合
・1%キシロカイン(極量0.7ml/kg)を創内に麻酔
・陰圧にして静注になっていないか確認
・4-0ナイロン等でマットレス縫合か単縫合
・顔面などは6-0ナイロン
・創部が濡れないようにそのままにして2日後受診を指示
・1週間後に抜糸(関節など緊張かかる部位は10日)
・抗生剤はオーグメンチン250mg4錠分4を5日分など
・痛み強いならカロナールを処方
・口腔内など粘膜面は4-0polysorbで縫わないとちくちくするので注意
☆キシロカインアレルギーの局所麻酔はマーカイン0.25%50mg/20mlを5mlほど使う。
☆指の切創は浸潤麻酔ではなく指の根本を伝達麻酔しないと痛い(伝達麻酔も浸潤麻酔も局所麻酔の1種)。指の根元の片側にブルー針で深く刺して2ml、針を浅くして2mlもう一方にも同様。
☆小児の指の切創はステーリー固定でもOK。
☆頭の創はステープラー固定でもOK。
☆顎の裂創はテープで寄せてデュオアクティブで固定してもOK。
☆深い場合は、麻酔の前にまず神経損傷ないかチェック。
☆創が大きく深い時は、深いところまで清潔手袋で指を入れて生食で洗浄し、皮膚が残っていない場合も寄せて閉鎖する(デブリしてマットレス必須、ペンローズ/サランラップ/ナイロン糸(シルク等の縒り糸はだめ)も留置する→皮膚に1針縫い付けると良い)。
☆動物咬傷など汚染創なら麻酔後、歯ブラシでデブリ、open woundのまま破傷風トキソイド(ハトキ)を受傷時/1M後/1年後に筋注(中学生までならDPTワクチンをしているなら必須ではない)。抗生剤はオーグメンチン250mg4錠分4を5日分処方し、毎日外来で洗浄する。
☆ハトキは3回打たないと意味がない!!1回だけでは無駄!!3回打てば4-10年は免疫効果、25-30年は免疫記憶があり1回の注射でブースター効果あり。
☆挫滅創は、待合でキシロカインゼリーを塗布してサランラップして麻酔してから、十分に洗浄して薄くワセリンを塗布しカルトスタットを充填し、包帯固定。2日後受診を指示。
☆静脈瘤による出血は鎮子固定もしておく。必要なら縫合も。
☆手掌の裂創、切創はマットレスで深く縫合すると、腱をひっかけることがあるのでできるだけ単縫合にする。
☆指先の裂創では必要なら爪に針を通して縫合してもよい。
☆剥離創は皮下が露出しているなら寄せて縫合し、浅いのであれば洗浄しデュアオアクティブCGFをそのまま貼る。
☆下腿の裂創は創面を合わせるには引っ張らないといけないので、介助してもらって2-0や3-0ナイロンでマットレス縫合を行う。
爪の外傷
<爪の外傷>
☆爪がはがれそうなときは包帯固定しておいて新しい爪が生えるのを待つ。
☆深爪は指の根元を伝達麻酔し、先の丸い鋏で爪が食い込んでいる部分を奥まで一直線に切り、根元から引き抜く。よく洗浄し、ワセリンを塗布し抗生剤を処方する。
☆爪がはがれそうなときは包帯固定しておいて新しい爪が生えるのを待つ。
☆深爪は指の根元を伝達麻酔し、先の丸い鋏で爪が食い込んでいる部分を奥まで一直線に切り、根元から引き抜く。よく洗浄し、ワセリンを塗布し抗生剤を処方する。
動物咬傷
<動物咬傷>
☆とにかくよく洗浄する。膿むことが多いので言っておくこと。
☆創は閉じずにコメガーゼやドレナージ糸を留置する。翌日も洗浄のため外来受診を指示。
☆過去10年間に国内で野良犬に咬まれて狂犬病を発症した例はない。狂犬病が心配なら保健所に
行ってもらうこと(10年で2,3例発症したがそれは海外で感染し帰国後発症した人)。
☆動物の口腔内常在細菌による感染症にオーグメンチン250mg4錠分4を7日間。
☆小児の咬傷はクラバモックス(AMPC/CVA)100mg/kg/day分2、なければオーグメンチンを細粉にしてもらう(30mg/kg/day)と整腸剤(ビオフェルミンR)を投与(体重30㎏以上なら成人量でもOK)。
☆創を閉鎖することで嫌気性環境ができて、パスツレラなどが増殖するため、深部まで達していれば奥まで洗浄し、open処置とする。
☆創が浅くてflap状になっていれば、洗浄、縫合し閉じても良い。
☆マムシ咬傷
①指先を噛まれて、指先が腫れるはGradeⅠ、手首まで腫れるはGradeⅡ、肘まで腫れるはGradeⅢ、肩まで腫れるはGradeⅣ、全身症状はGradeⅤ。
②局所の切開と生食1000mLでの洗浄、セファランチン10mg+生食20ml i.v.、強ミノ、セファゾリン、ステロイド
③GradeⅡ以上は抗毒素血清6000単位を添付溶剤20mLで溶いて、生食100-200mlを1時間かけて投与。改善なければ翌日にさらに3000-6000単位投与。咬まれて1日後にも有効。
④患肢腫脹、CPK(4000-6000)、GOT、LDHは2日目がピーク。マムシ毒による複視、眼瞼下垂を起こしたり、腎不全、肝不全、DIC起こすこともある。
⑤抗毒素血清は投与直後のアナフィラキシー反応、数日後から数週間後の腎炎、関節炎を起こすことあり。
☆とにかくよく洗浄する。膿むことが多いので言っておくこと。
☆創は閉じずにコメガーゼやドレナージ糸を留置する。翌日も洗浄のため外来受診を指示。
☆過去10年間に国内で野良犬に咬まれて狂犬病を発症した例はない。狂犬病が心配なら保健所に
行ってもらうこと(10年で2,3例発症したがそれは海外で感染し帰国後発症した人)。
☆動物の口腔内常在細菌による感染症にオーグメンチン250mg4錠分4を7日間。
☆小児の咬傷はクラバモックス(AMPC/CVA)100mg/kg/day分2、なければオーグメンチンを細粉にしてもらう(30mg/kg/day)と整腸剤(ビオフェルミンR)を投与(体重30㎏以上なら成人量でもOK)。
☆創を閉鎖することで嫌気性環境ができて、パスツレラなどが増殖するため、深部まで達していれば奥まで洗浄し、open処置とする。
☆創が浅くてflap状になっていれば、洗浄、縫合し閉じても良い。
☆マムシ咬傷
①指先を噛まれて、指先が腫れるはGradeⅠ、手首まで腫れるはGradeⅡ、肘まで腫れるはGradeⅢ、肩まで腫れるはGradeⅣ、全身症状はGradeⅤ。
②局所の切開と生食1000mLでの洗浄、セファランチン10mg+生食20ml i.v.、強ミノ、セファゾリン、ステロイド
③GradeⅡ以上は抗毒素血清6000単位を添付溶剤20mLで溶いて、生食100-200mlを1時間かけて投与。改善なければ翌日にさらに3000-6000単位投与。咬まれて1日後にも有効。
④患肢腫脹、CPK(4000-6000)、GOT、LDHは2日目がピーク。マムシ毒による複視、眼瞼下垂を起こしたり、腎不全、肝不全、DIC起こすこともある。
⑤抗毒素血清は投与直後のアナフィラキシー反応、数日後から数週間後の腎炎、関節炎を起こすことあり。
指趾切断
<指趾切断>
☆断端形成の方法(神経吻合や切断指趾の吻合は形成外科や整形外科consult)
①指の根本で腹側、背側の4本の神経をoberest block(キシロカイン2A)
②指の根元の左右の両端をそれぞれ深くと浅くで計4回麻酔する
③以下はポピヨンヨードで消毒後、穴あき覆い布で覆って清潔操作で行う
④ネラトンとペアンで根本で阻血してから行う
⑤骨先端があたるときは、リュエル、エレバラスパで削ってから、創を閉鎖する
⑥基節骨が解放骨折している時は、基節骨をDIPで切離して、さらに中節骨の皮質骨を剥離し、海綿骨を露出させて末梢の血流を保つ
⑦神経を同定して、断端を根元まで追って、結紮する
⑧ゲンタシン軟膏、ガーゼ、包帯で固定し終了
⑨オーグメンチンを処方し2日後の外科RTCを指示
☆断端形成の方法(神経吻合や切断指趾の吻合は形成外科や整形外科consult)
①指の根本で腹側、背側の4本の神経をoberest block(キシロカイン2A)
②指の根元の左右の両端をそれぞれ深くと浅くで計4回麻酔する
③以下はポピヨンヨードで消毒後、穴あき覆い布で覆って清潔操作で行う
④ネラトンとペアンで根本で阻血してから行う
⑤骨先端があたるときは、リュエル、エレバラスパで削ってから、創を閉鎖する
⑥基節骨が解放骨折している時は、基節骨をDIPで切離して、さらに中節骨の皮質骨を剥離し、海綿骨を露出させて末梢の血流を保つ
⑦神経を同定して、断端を根元まで追って、結紮する
⑧ゲンタシン軟膏、ガーゼ、包帯で固定し終了
⑨オーグメンチンを処方し2日後の外科RTCを指示
多発外傷
<多発外傷>
☆高エネルギー外傷(胸部打撲も腹部打撲)も両側呼吸音→CXR、骨盤XR→FASTをして、異常あれば胸腹部造影CTを行う。心エコーは胸骨のすぐ左で右上から左下に向けて斜めにプローブをあてると長軸像で見える。
☆異常なく、経過followするときは1.5hr。家が遠いときや不安感強いときは1泊入院。
☆腹部はエコー、他はレントゲン(顔面はウォーターズ、膝はスカイラインで撮影)。
☆椎骨圧迫骨折はそのままにしておくと圧迫されて神経症状が出てくるので見逃さないこと(上下の椎体と比べて前や後ろに凹んでいる)。
☆仙骨骨折はそのまま安静にしておくしかない。
☆骨盤骨折があれば、骨盤内造影CTを行う。
☆受傷時、意識障害があったのか、記憶障害だけなのか。GCS,JCMはcore consciousness、高次神経機能はextended consciousnessでありGCS,JCSは正常。
☆高エネルギー外傷(胸部打撲も腹部打撲)も両側呼吸音→CXR、骨盤XR→FASTをして、異常あれば胸腹部造影CTを行う。心エコーは胸骨のすぐ左で右上から左下に向けて斜めにプローブをあてると長軸像で見える。
☆異常なく、経過followするときは1.5hr。家が遠いときや不安感強いときは1泊入院。
☆腹部はエコー、他はレントゲン(顔面はウォーターズ、膝はスカイラインで撮影)。
☆椎骨圧迫骨折はそのままにしておくと圧迫されて神経症状が出てくるので見逃さないこと(上下の椎体と比べて前や後ろに凹んでいる)。
☆仙骨骨折はそのまま安静にしておくしかない。
☆骨盤骨折があれば、骨盤内造影CTを行う。
☆受傷時、意識障害があったのか、記憶障害だけなのか。GCS,JCMはcore consciousness、高次神経機能はextended consciousnessでありGCS,JCSは正常。
熱中症
<熱中症>
☆腋窩乾燥、CRT2秒以上、IVCがAoよりも小さい(最短径10mm以下)なら補液を。
☆熱痙攣(水だけ飲んで低Na)⇒熱疲労(脱水メイン)⇒熱射病(40℃以上の高体温/意識障害あり)
☆汗があるときは腋窩温は低めに出るので、口腔温か直腸温を測定する。
☆合併症は横紋筋融解症(尿がコーラ色+CPKが10000超え)、高K、低Ca、高乳酸。
☆治療は外液投与、ぬるま湯の吹きかけとうちわであおぐ、合併症の治療。
☆若年者が野外で運動中に汗を大量にかいて汗が出なくなって熱中症になったものと、老人と小児が暑い部屋や車内にいて高体温になったもの(古典的熱中症)の2パターンがある。古典的熱中症では外液投与はあまり必要でないこともある(冷却メイン)。
☆尿比重を急性腎不全の関係。比重1.010→Uosm350→腎性、比重1.020→Uosm700→腎前性、比重1.030→Uosm1050→腎前性。FENaを計算すれば良いが。
☆脱水の喪失量の目安⇒症状なしなら2L(軽症、体重5%減)、粘膜乾燥なら4L、turgor低下なら6L(中等症、体重10%減)、ショック/意識障害なら6L以上(重症、体重15%減)。維持量(水1ml/kg/hr,Na5g=85mEq,K5g=65mEq,Glu200g)に加えて喪失量を2,3日で補う。
cf)トライアスロン競技における熱中症の検査成績(日本臨床内科医会会誌、11巻、4号)
1. バイタルサイン:体温上昇(38-40度)、血圧低下気味(70-110/0-70)・脈拍(100-150)
2. 症状:発汗(+~-まで様々)、頭痛、嘔吐、腹痛を伴う場合がある。
3. 血清電解質等
a.Na・K・Caは来院時高値の傾向、翌日に低下。
b.クレアチニンも来院時高値の傾向、ただし翌日も低下したが高値。
c.BUNは来院時高値の傾向、翌日同じく高値。
d.総蛋白は来院時高値で、翌日に有意に低下。
4. 血糖・筋肉系酵素・乳酸値等
a.GOT・GPTは来院時高値で、翌日さらに上昇。
b.LDHは来院時高値で、翌日僅かに上昇。
c.CPKは来院時高値で、翌日さらに上昇(直腸温が41度以上は有意に高値)
d.ミオグロビンは来院時高値の傾向、翌日に低下。直腸温が41度以上は来院時有意に高値。
e.血糖は直腸温が41度以上の高体温例では低血糖を示す場合があったが、大部分高血糖気味で翌日も変わらない。
f.乳酸は来院時高値の傾向、翌日に低下。直腸温が41度以上は来院時有意に高値。
5.CBC等
a.RBC・Htは来院時高値、翌日に低下。
b.WBCは来院時高値、翌日同じく高値。直腸温が41度以上は来院時有意に高値。
c.血小板数は来院時正常で、翌日に低下。直腸温が41度以上では翌日低値となり15万以下の例もあった。
d.APTTは来院時延長傾向、直腸温が41度以上では更に延長。
e.フィブリノーゲンは来院時正常で体温に関係なし。
6.血液ガス・浸透圧
a.来院時はpH低下・HCO3-低値・AG高値等アシドーシスを示した。
b.血清浸透圧は来院時高値で、翌日も同じ様に高値だった。
7. 血中ホルモン
アドレナリン・ノルアドレナリン・コルチゾールともに来院時高値で、翌日正常化 。バソプレッシンは来院時高値で、翌日低下するも依然高値だった。
☆腋窩乾燥、CRT2秒以上、IVCがAoよりも小さい(最短径10mm以下)なら補液を。
☆熱痙攣(水だけ飲んで低Na)⇒熱疲労(脱水メイン)⇒熱射病(40℃以上の高体温/意識障害あり)
☆汗があるときは腋窩温は低めに出るので、口腔温か直腸温を測定する。
☆合併症は横紋筋融解症(尿がコーラ色+CPKが10000超え)、高K、低Ca、高乳酸。
☆治療は外液投与、ぬるま湯の吹きかけとうちわであおぐ、合併症の治療。
☆若年者が野外で運動中に汗を大量にかいて汗が出なくなって熱中症になったものと、老人と小児が暑い部屋や車内にいて高体温になったもの(古典的熱中症)の2パターンがある。古典的熱中症では外液投与はあまり必要でないこともある(冷却メイン)。
☆尿比重を急性腎不全の関係。比重1.010→Uosm350→腎性、比重1.020→Uosm700→腎前性、比重1.030→Uosm1050→腎前性。FENaを計算すれば良いが。
☆脱水の喪失量の目安⇒症状なしなら2L(軽症、体重5%減)、粘膜乾燥なら4L、turgor低下なら6L(中等症、体重10%減)、ショック/意識障害なら6L以上(重症、体重15%減)。維持量(水1ml/kg/hr,Na5g=85mEq,K5g=65mEq,Glu200g)に加えて喪失量を2,3日で補う。
cf)トライアスロン競技における熱中症の検査成績(日本臨床内科医会会誌、11巻、4号)
1. バイタルサイン:体温上昇(38-40度)、血圧低下気味(70-110/0-70)・脈拍(100-150)
2. 症状:発汗(+~-まで様々)、頭痛、嘔吐、腹痛を伴う場合がある。
3. 血清電解質等
a.Na・K・Caは来院時高値の傾向、翌日に低下。
b.クレアチニンも来院時高値の傾向、ただし翌日も低下したが高値。
c.BUNは来院時高値の傾向、翌日同じく高値。
d.総蛋白は来院時高値で、翌日に有意に低下。
4. 血糖・筋肉系酵素・乳酸値等
a.GOT・GPTは来院時高値で、翌日さらに上昇。
b.LDHは来院時高値で、翌日僅かに上昇。
c.CPKは来院時高値で、翌日さらに上昇(直腸温が41度以上は有意に高値)
d.ミオグロビンは来院時高値の傾向、翌日に低下。直腸温が41度以上は来院時有意に高値。
e.血糖は直腸温が41度以上の高体温例では低血糖を示す場合があったが、大部分高血糖気味で翌日も変わらない。
f.乳酸は来院時高値の傾向、翌日に低下。直腸温が41度以上は来院時有意に高値。
5.CBC等
a.RBC・Htは来院時高値、翌日に低下。
b.WBCは来院時高値、翌日同じく高値。直腸温が41度以上は来院時有意に高値。
c.血小板数は来院時正常で、翌日に低下。直腸温が41度以上では翌日低値となり15万以下の例もあった。
d.APTTは来院時延長傾向、直腸温が41度以上では更に延長。
e.フィブリノーゲンは来院時正常で体温に関係なし。
6.血液ガス・浸透圧
a.来院時はpH低下・HCO3-低値・AG高値等アシドーシスを示した。
b.血清浸透圧は来院時高値で、翌日も同じ様に高値だった。
7. 血中ホルモン
アドレナリン・ノルアドレナリン・コルチゾールともに来院時高値で、翌日正常化 。バソプレッシンは来院時高値で、翌日低下するも依然高値だった。
しびれ
<しびれ>
☆ビリビリしびれるような「異常知覚」、薄皮1枚かぶったような「知覚低下」、力が入らない「運動麻痺」の3つに分ける。
☆脳卒中、椎間板ヘルニアなどが多い。脳卒中では運動麻痺のみ来ることが多い。椎間板ヘルニアは感覚も運動も少しずつ障害される。
☆手先と足先の異常知覚以外に神経所見なければメチコバール500μg3T分3で近日中に内科受診など指示。
☆若年者の手先のしびれは腰椎椎間板ヘルニアによる脊柱管狭窄症か。
☆手先の巧緻運動障害は脊髄症。根症状は左右差あり。
☆痛み⇒痺れ⇒麻痺の順に進行する(ヘルニアが長年続いて麻痺の段階になるとLaseague徴候は陰性となる)
☆味覚障害には貧血ないか見て、なければプロマック2錠分2(亜鉛を含む胃粘膜保護)を処方。
☆手のしびれのみは頚椎症や肩こり。手と口の両方のしびれがあればTIA。
☆ビリビリしびれるような「異常知覚」、薄皮1枚かぶったような「知覚低下」、力が入らない「運動麻痺」の3つに分ける。
☆脳卒中、椎間板ヘルニアなどが多い。脳卒中では運動麻痺のみ来ることが多い。椎間板ヘルニアは感覚も運動も少しずつ障害される。
☆手先と足先の異常知覚以外に神経所見なければメチコバール500μg3T分3で近日中に内科受診など指示。
☆若年者の手先のしびれは腰椎椎間板ヘルニアによる脊柱管狭窄症か。
☆手先の巧緻運動障害は脊髄症。根症状は左右差あり。
☆痛み⇒痺れ⇒麻痺の順に進行する(ヘルニアが長年続いて麻痺の段階になるとLaseague徴候は陰性となる)
☆味覚障害には貧血ないか見て、なければプロマック2錠分2(亜鉛を含む胃粘膜保護)を処方。
☆手のしびれのみは頚椎症や肩こり。手と口の両方のしびれがあればTIA。
こむらがえり
<こむらがえり>
☆テルネリンなど。
☆芍薬甘草湯もOK。頓服でもよい。
☆DVTを「足がつる」と言う人がいる。把握痛なくても、喫煙暦、肥満、女性ホルモン内服(避妊薬、月経困難症治療暦)、骨盤手術歴あれば疑うこと。
☆テルネリンなど。
☆芍薬甘草湯もOK。頓服でもよい。
☆DVTを「足がつる」と言う人がいる。把握痛なくても、喫煙暦、肥満、女性ホルモン内服(避妊薬、月経困難症治療暦)、骨盤手術歴あれば疑うこと。
臀部痛
<臀部痛>
☆直腸癌術後なら局所再発かも知れない。
☆直腸癌術後なら局所再発かも知れない。
粉瘤
<粉瘤>
☆キシロカインで嚢内を麻酔し(この時に陰圧で引けば排膿が確認できるはず、青針では引けないことが多いのでピンク針でひく)、尖刃で切開し排膿する(かなり痛がるが、びびらないように)。創は開放したままコメガーゼを詰めて、次の日外科外来受診を指示。抗生剤と痛み止めを忘れずに。
☆創部は開放したままコメガーゼを詰めて、ワセリンガーゼし、毎日洗浄する。コメガーゼは浸出液が少なくなれば抜去し、あとは毎日洗浄しながら自然閉鎖を待つ。
☆キシロカインで嚢内を麻酔し(この時に陰圧で引けば排膿が確認できるはず、青針では引けないことが多いのでピンク針でひく)、尖刃で切開し排膿する(かなり痛がるが、びびらないように)。創は開放したままコメガーゼを詰めて、次の日外科外来受診を指示。抗生剤と痛み止めを忘れずに。
☆創部は開放したままコメガーゼを詰めて、ワセリンガーゼし、毎日洗浄する。コメガーゼは浸出液が少なくなれば抜去し、あとは毎日洗浄しながら自然閉鎖を待つ。
異物
気道異物
<気道異物>
☆どうにか呼吸できているなら喉頭鏡で喉頭展開し、マギール鉗子で摘出
☆酸素投与でSpO2が改善するが、意識レベルが悪いなら、挿管して人工呼吸器につなげてから、挿管チューブに気管支鏡を入れて落ち着いてで取り出す。
☆O2投与で胸郭が上がらず、SpO2も改善せず、すぐに摘出できそうにないなら、生食を満たした注射器で輪状甲状軟骨間靭帯を穿刺し、エアーが引けたところで、尖刃で横切開し、ペアンで広げ挿管チューブをカフが隠れるところまで挿入し気道確保する(最後の手段であり、勝手にしないこと)。
☆どうにか呼吸できているなら喉頭鏡で喉頭展開し、マギール鉗子で摘出
☆酸素投与でSpO2が改善するが、意識レベルが悪いなら、挿管して人工呼吸器につなげてから、挿管チューブに気管支鏡を入れて落ち着いてで取り出す。
☆O2投与で胸郭が上がらず、SpO2も改善せず、すぐに摘出できそうにないなら、生食を満たした注射器で輪状甲状軟骨間靭帯を穿刺し、エアーが引けたところで、尖刃で横切開し、ペアンで広げ挿管チューブをカフが隠れるところまで挿入し気道確保する(最後の手段であり、勝手にしないこと)。
鼠径ヘルニア
<鼠径ヘルニア>
☆用手還納できないなら、ヘルニア陥頓であり、緊急手術の適応。
☆壊死しかかったら痛みが消えていくので注意。
☆造影CTをとって拘扼性イレウスになっていないかチェックする。腹水は腸管壊死のサイン。
☆腸管壊死で乳酸上昇はかなり重篤のはず(乳酸は門脈から肝臓に入り代謝されるから少々の腸管壊死では上昇しない)。
☆鼡径部が膨隆していても精索炎、精巣上体炎、精索静脈瘤のことあり。精巣の根本に圧痛あり、膨隆部が固ければ鼡径ヘルニアより精巣上体炎を疑い腹部エコーで確認し、オーグメンチン4T/4x処方し後日泌尿器科受診指示。
☆用手還納できないなら、ヘルニア陥頓であり、緊急手術の適応。
☆壊死しかかったら痛みが消えていくので注意。
☆造影CTをとって拘扼性イレウスになっていないかチェックする。腹水は腸管壊死のサイン。
☆腸管壊死で乳酸上昇はかなり重篤のはず(乳酸は門脈から肝臓に入り代謝されるから少々の腸管壊死では上昇しない)。
☆鼡径部が膨隆していても精索炎、精巣上体炎、精索静脈瘤のことあり。精巣の根本に圧痛あり、膨隆部が固ければ鼡径ヘルニアより精巣上体炎を疑い腹部エコーで確認し、オーグメンチン4T/4x処方し後日泌尿器科受診指示。
肩こり
<肩こり>
☆左肩痛は、中年/高血圧/喫煙歴は心電図をとってACSを否定(特に冷や汗と嘔気を伴うもの)。
☆右肩痛は、発熱と結膜黄染、呼吸数増加ないか見て急性化膿性胆管炎(AOSC)を否定。
☆なにもなければシップ処方。
☆腰痛はできるだけ動かすが、五十肩は安静が良い。無理に動かすと悪化。
☆肩甲骨の痛みは頚椎症の可能性あり。痛みを感じる肩甲骨側へ頭部を屈曲させて痛みが増強すれば可能性が高い。
☆CRP上昇伴う場合は、RAを念頭にRF,CCP,MMP3 を測定する。
cf)CCP陽性ならRA。MMP3は軟骨損傷あれば上昇する(例:変形性膝関節症)。
☆左肩痛は、中年/高血圧/喫煙歴は心電図をとってACSを否定(特に冷や汗と嘔気を伴うもの)。
☆右肩痛は、発熱と結膜黄染、呼吸数増加ないか見て急性化膿性胆管炎(AOSC)を否定。
☆なにもなければシップ処方。
☆腰痛はできるだけ動かすが、五十肩は安静が良い。無理に動かすと悪化。
☆肩甲骨の痛みは頚椎症の可能性あり。痛みを感じる肩甲骨側へ頭部を屈曲させて痛みが増強すれば可能性が高い。
☆CRP上昇伴う場合は、RAを念頭にRF,CCP,MMP3 を測定する。
cf)CCP陽性ならRA。MMP3は軟骨損傷あれば上昇する(例:変形性膝関節症)。
肘内障
<肘内障>
☆橈骨頭を内側に押しながら、回外させつつ肘を屈曲させる。万歳できたらOK。習慣になることを言っておく。
☆整復できていてもしばらく動かさないので様子見る。
☆橈骨頭を内側に押しながら、回外させつつ肘を屈曲させる。万歳できたらOK。習慣になることを言っておく。
☆整復できていてもしばらく動かさないので様子見る。
顎関節脱臼
<顎関節脱臼>
☆前後に脱臼したときは両方の奥歯を親指で下に押して噛んでもらうようにする。
☆左右に脱臼したときは脱臼した方の奥歯を親指で下に押して噛んでもらうようにする。
☆前後に脱臼したときは両方の奥歯を親指で下に押して噛んでもらうようにする。
☆左右に脱臼したときは脱臼した方の奥歯を親指で下に押して噛んでもらうようにする。
関節痛/骨痛
<関節痛/骨痛>
☆関節腫脹、発熱、CRPのわりにWBC上昇少ないあれば偽痛風かも。
☆膝痛はレントゲンで骨折がなければMRIで半月板損傷がないか見る(T2で半月板内にlowな箇所が断裂部位)
☆全身の関節痛:
・B19感染症:関節痛→顔面、体幹、四肢の紅斑(顔面の紅斑は鼻梁で融合なし)、
B19-IgM陽性(ANA,RF陽性例もある)
・風疹:顔面から体幹に広がる、非融合性の点状皮疹
・RA:抗CCP抗体陽性の関節痛、朝のこわばり
・SLE:口腔内潰瘍、レイノー現象、日光過敏、鼻梁で融合する紅斑
☆全身の骨痛
・乳癌、前立腺癌の骨転移
・Fanconi症候群(尿糖+、尿蛋白+、アミノ酸尿+):アデホビル
・くる病:胃切後/菜食主義/フェニトインによるVitD欠乏
☆関節腫脹、発熱、CRPのわりにWBC上昇少ないあれば偽痛風かも。
☆膝痛はレントゲンで骨折がなければMRIで半月板損傷がないか見る(T2で半月板内にlowな箇所が断裂部位)
☆全身の関節痛:
・B19感染症:関節痛→顔面、体幹、四肢の紅斑(顔面の紅斑は鼻梁で融合なし)、
B19-IgM陽性(ANA,RF陽性例もある)
・風疹:顔面から体幹に広がる、非融合性の点状皮疹
・RA:抗CCP抗体陽性の関節痛、朝のこわばり
・SLE:口腔内潰瘍、レイノー現象、日光過敏、鼻梁で融合する紅斑
☆全身の骨痛
・乳癌、前立腺癌の骨転移
・Fanconi症候群(尿糖+、尿蛋白+、アミノ酸尿+):アデホビル
・くる病:胃切後/菜食主義/フェニトインによるVitD欠乏
義歯誤飲
<義歯誤飲>
☆誤飲後何時間経過か、むせや咳込なかったか聞く。
☆胸腹部レントゲンで気管内にないことを確認し、腹部CTでTreiz靭帯より上にあればGIF。
☆療養病院での脱落歯誤飲の対処
・気管内にある場合(誤嚥)や気道内にあることが否定できない場合は気管支鏡による摘出が基本。
・気管内への誤嚥は肺炎、気道潰瘍や穿孔、無気肺による急変の可能性あり(状態によってはICし経過観察のことも)。
・胃内にある場合は90%が2週間以内に便とともに排泄されるので経過観察でよい(胃穿孔や腸閉塞の可能性も稀だがあることはICしどうするか検討してもよい)。
・食道内にある場合は数日たっても食道内に停留しているなら内視鏡的異物除去を行う(経過観察し胃内に落ちた場合は経過観察でよい)。穿孔し縦隔炎の原因になりえる。
・脱落歯でも部分義歯など先端が鋭利な場合は胃内であっても可能なら摘除した方がよいかもしれない。
・消化管異物が穿孔を引き起こす頻度は1-3.3%程度とされる。
参考)
https://www.jstage.jst.go.jp/article/jaem/34/7/34_1341/_pdf
https://www.jstage.jst.go.jp/article/jsg/24/4/24_4_360/_pdf
http://www.kashima-dc.jp/case/pdf/1411.pdf
☆誤飲後何時間経過か、むせや咳込なかったか聞く。
☆胸腹部レントゲンで気管内にないことを確認し、腹部CTでTreiz靭帯より上にあればGIF。
☆療養病院での脱落歯誤飲の対処
・気管内にある場合(誤嚥)や気道内にあることが否定できない場合は気管支鏡による摘出が基本。
・気管内への誤嚥は肺炎、気道潰瘍や穿孔、無気肺による急変の可能性あり(状態によってはICし経過観察のことも)。
・胃内にある場合は90%が2週間以内に便とともに排泄されるので経過観察でよい(胃穿孔や腸閉塞の可能性も稀だがあることはICしどうするか検討してもよい)。
・食道内にある場合は数日たっても食道内に停留しているなら内視鏡的異物除去を行う(経過観察し胃内に落ちた場合は経過観察でよい)。穿孔し縦隔炎の原因になりえる。
・脱落歯でも部分義歯など先端が鋭利な場合は胃内であっても可能なら摘除した方がよいかもしれない。
・消化管異物が穿孔を引き起こす頻度は1-3.3%程度とされる。
参考)
https://www.jstage.jst.go.jp/article/jaem/34/7/34_1341/_pdf
https://www.jstage.jst.go.jp/article/jsg/24/4/24_4_360/_pdf
http://www.kashima-dc.jp/case/pdf/1411.pdf
熱傷
<熱傷>
☆軽症は水道水で洗浄し、水泡を除去し洗浄、ワセリン/ゲーベン塗布しサランラップ、ガーゼ、包帯。2日後
受診指示。痛み止め、抗生剤。
☆軽症は水道水で洗浄し、水泡を除去し洗浄、ワセリン/ゲーベン塗布しサランラップ、ガーゼ、包帯。2日後
受診指示。痛み止め、抗生剤。
慢性咳嗽
<慢性咳嗽>
☆鑑別
・咳喘息、アトピー咳嗽⇒夜間増悪、ペット飼育ないか
・GERD⇒夜間増悪、脂肪食後、胸焼け/胸骨後面の焼けつくような痛み、肥満や便秘(→腹圧↑で逆流)
・慢性気管支炎⇒長期の喫煙歴
・百日咳、マイコプラズマ
・間質性肺炎⇒引越しやオウム飼育ないか
・慢性副鼻腔炎⇒悪臭鼻汁ないか
・結核⇒既往歴、体重減少、寝汗
・肺癌
・心不全⇒浮腫や息切れないか
・ACE阻害薬
・薬剤(咳嗽や間質性肺炎起こしやすい漢方が発症時期に処方されてないか)
☆昼間>夜間:心因性、鼻炎、副鼻腔炎
☆夜間>昼間:細菌感染(マイコ、クラミジア、百日咳、結核)、ウィルス反復感染、喘息、GERD
cf)結核を疑うとき:
・個室管理とし、入室時はエプロン、帽子、手袋、N95マスク着用。
・抗酸菌塗沫(チールネルセン)、分離培養(小川)、TB抗酸菌同定(PCR)、MAC抗酸菌同定(PCR)を3日間行うこと。喀痰が出ないときは、早朝のNGから胃酸を採取し行う。
・家族を含め、接触者はQFTを施行。
☆鑑別
・咳喘息、アトピー咳嗽⇒夜間増悪、ペット飼育ないか
・GERD⇒夜間増悪、脂肪食後、胸焼け/胸骨後面の焼けつくような痛み、肥満や便秘(→腹圧↑で逆流)
・慢性気管支炎⇒長期の喫煙歴
・百日咳、マイコプラズマ
・間質性肺炎⇒引越しやオウム飼育ないか
・慢性副鼻腔炎⇒悪臭鼻汁ないか
・結核⇒既往歴、体重減少、寝汗
・肺癌
・心不全⇒浮腫や息切れないか
・ACE阻害薬
・薬剤(咳嗽や間質性肺炎起こしやすい漢方が発症時期に処方されてないか)
☆昼間>夜間:心因性、鼻炎、副鼻腔炎
☆夜間>昼間:細菌感染(マイコ、クラミジア、百日咳、結核)、ウィルス反復感染、喘息、GERD
cf)結核を疑うとき:
・個室管理とし、入室時はエプロン、帽子、手袋、N95マスク着用。
・抗酸菌塗沫(チールネルセン)、分離培養(小川)、TB抗酸菌同定(PCR)、MAC抗酸菌同定(PCR)を3日間行うこと。喀痰が出ないときは、早朝のNGから胃酸を採取し行う。
・家族を含め、接触者はQFTを施行。
歩行障害
<歩行障害>
☆鑑別
・脳血管障害⇒脳出血/脳梗塞)
・慢性硬膜下血腫⇒数か月前に頭部外傷のエピソード
・正常圧水頭症⇒頭頂葉の脳溝が詰まっていて他がスカスカ=DESH、EvansIndex=両側側脳室前角間最大幅/頭蓋内最大幅>0.3・パーキンソン病⇒足が出ない/声が小さくなった/動作緩慢/歯車様固縮
・頸髄症⇒首を痛めたエピソード、膝蓋腱反射亢進
・ALS/脊柱管狭窄症⇒力が入らない
・NMJ病変(MG)⇒眼瞼下垂
・脊髄小脳変性症⇒ふらつく
・脳梗塞後⇒痙縮はゆっくりと動かせば動く、拘縮は動かない(→脳梗塞後の痙縮が拘縮になれば不可逆的、腋が開かないのは大胸筋の拘縮でボトックス注射適応)
☆鑑別
・脳血管障害⇒脳出血/脳梗塞)
・慢性硬膜下血腫⇒数か月前に頭部外傷のエピソード
・正常圧水頭症⇒頭頂葉の脳溝が詰まっていて他がスカスカ=DESH、EvansIndex=両側側脳室前角間最大幅/頭蓋内最大幅>0.3・パーキンソン病⇒足が出ない/声が小さくなった/動作緩慢/歯車様固縮
・頸髄症⇒首を痛めたエピソード、膝蓋腱反射亢進
・ALS/脊柱管狭窄症⇒力が入らない
・NMJ病変(MG)⇒眼瞼下垂
・脊髄小脳変性症⇒ふらつく
・脳梗塞後⇒痙縮はゆっくりと動かせば動く、拘縮は動かない(→脳梗塞後の痙縮が拘縮になれば不可逆的、腋が開かないのは大胸筋の拘縮でボトックス注射適応)
呂律困難
<呂律困難>
☆この、あの、そので名前が出ないのは運動性失語。100-11は?と口頭で聞くともごもごするが、紙に100-11と書いて見せると紙に書いて答えられる(運動性失語)。
☆この、あの、そので名前が出ないのは運動性失語。100-11は?と口頭で聞くともごもごするが、紙に100-11と書いて見せると紙に書いて答えられる(運動性失語)。
麻痺
<麻痺>
☆腕や足を挙げれたらまずはMMT3/5、さらに握ったりできれば3+/5。
☆上肢Barreは1分待つこと。
☆単麻痺は肘を長時間ついていて橈骨神経麻痺などもある(脳梗塞が多いが)。他は手根管症候群=正中神経麻痺=猿手を忘れないこと。
☆親指の骨格筋萎縮は正中神経麻痺、他指の骨格筋麻痺の萎縮は尺骨神経麻痺(尺側前腕の筋萎縮も見られる場合は肘での障害)。
☆単神経障害も脳梗塞直後も深部腱反射は低下する(脳梗塞発症直後は弛緩性麻痺になるため) 。
☆頸椎症/頸髄症(安易に頸椎椎間板ヘルニアとしないこと。癌の骨転移やOPLLや脊髄腫瘍など脊柱管狭窄を来している場合もあるので)なら感覚と運動麻痺どちらも同程度に見られるはず(感覚だけ正常で純粋な運動麻痺ならまず脳梗塞)。
☆首を後屈させて痛み出ないか(Jackson test)、首を横にしていたみ出ないか(Spurling test)⇒ これらが陽性なら頸椎症/頸髄症。
☆椎体のpedicleという両端の丸い部分が消えていると骨メタかもしれない⇒肺癌/乳癌/前立腺癌精査。
☆発症1時間程度ならDWIにて明らかな梗塞巣みられないことも。
☆tPA適応が4.5時間以内なので、発症が明らかに4.5時間以上でなければ必ず脳外科コンサルトする。
☆HBOで滲出性中耳炎の可能性あり。HBO後の耳痛には注意する(あれば中止)。
☆腕や足を挙げれたらまずはMMT3/5、さらに握ったりできれば3+/5。
☆上肢Barreは1分待つこと。
☆単麻痺は肘を長時間ついていて橈骨神経麻痺などもある(脳梗塞が多いが)。他は手根管症候群=正中神経麻痺=猿手を忘れないこと。
☆親指の骨格筋萎縮は正中神経麻痺、他指の骨格筋麻痺の萎縮は尺骨神経麻痺(尺側前腕の筋萎縮も見られる場合は肘での障害)。
☆単神経障害も脳梗塞直後も深部腱反射は低下する(脳梗塞発症直後は弛緩性麻痺になるため) 。
☆頸椎症/頸髄症(安易に頸椎椎間板ヘルニアとしないこと。癌の骨転移やOPLLや脊髄腫瘍など脊柱管狭窄を来している場合もあるので)なら感覚と運動麻痺どちらも同程度に見られるはず(感覚だけ正常で純粋な運動麻痺ならまず脳梗塞)。
☆首を後屈させて痛み出ないか(Jackson test)、首を横にしていたみ出ないか(Spurling test)⇒ これらが陽性なら頸椎症/頸髄症。
☆椎体のpedicleという両端の丸い部分が消えていると骨メタかもしれない⇒肺癌/乳癌/前立腺癌精査。
☆発症1時間程度ならDWIにて明らかな梗塞巣みられないことも。
☆tPA適応が4.5時間以内なので、発症が明らかに4.5時間以上でなければ必ず脳外科コンサルトする。
☆HBOで滲出性中耳炎の可能性あり。HBO後の耳痛には注意する(あれば中止)。
体重減少・食思不振、いつもと違う
<体重減少>
☆鑑別
・バセドウ病⇒頻脈、食欲低下なし、甲状腺腫大
・DM⇒口渇、多飲、多尿
・胃潰瘍
・炎症性腸疾患
・神経因性食思不振症
・薬物中毒
・アルコール中毒
<食思不振>
・高Ca血症も忘れずに!(ワンアルファなど使っていたら止めること)
cf)高齢者の食思不振
まずは急性の感染症を見逃さないこと!
・急性の感染症(発熱のない肺炎、尿路感染、胆嚢炎も普通にある)
・基礎疾患の増悪
・亜鉛欠乏など味覚障害
・うつ状態
・嚥下機能の低下→唾液反復嚥下試験(甲状軟骨を触知した状態で30秒間の空嚥下が3回未満で陽性)
・薬剤(ジキタリス中毒、Ca/ビタミンD製剤による高Ca血症)
・義歯不適合
・認知症、老衰
・結核(施設入所中なら特に見逃さないこと!)
・悪性腫瘍(どこまで調べるかは家族との相談になる)→体重減少、貧血の進行など
<いつもと違う>
まずは急性の感染症を見逃さないこと!
「急に元気がなくなった」「なんとなくいつもと違う」「ボーッとしている」「すぐ寝てしまう」「座っていて傾いてしまう」「横になりたがる」「麻痺はないのに急に歩けなくなった(脱力)」「ふらついてしまう」「珍しく転倒してしまった」「つじつまの合わないことを言い始めた(せん妄様症状)」「ケアをさせてもらえない(介護抵抗)」など
①まずは急性感染症を疑う,特に肺炎と尿路感染症。発熱ないこともある。
②急性胆嚢炎
③蜂窩織炎(爪白癬から)、褥瘡
④脱水、熱中症
⑤脳幹、小脳の脳梗塞
⑥デイサービスの疲れ
⑦便秘
☆高齢者の心筋梗塞、半分は無痛性。なんとなく元気がない、AST,ALT上昇、血圧低下など見られたら必ず心電図を。
☆鑑別
・バセドウ病⇒頻脈、食欲低下なし、甲状腺腫大
・DM⇒口渇、多飲、多尿
・胃潰瘍
・炎症性腸疾患
・神経因性食思不振症
・薬物中毒
・アルコール中毒
<食思不振>
・高Ca血症も忘れずに!(ワンアルファなど使っていたら止めること)
cf)高齢者の食思不振
まずは急性の感染症を見逃さないこと!
・急性の感染症(発熱のない肺炎、尿路感染、胆嚢炎も普通にある)
・基礎疾患の増悪
・亜鉛欠乏など味覚障害
・うつ状態
・嚥下機能の低下→唾液反復嚥下試験(甲状軟骨を触知した状態で30秒間の空嚥下が3回未満で陽性)
・薬剤(ジキタリス中毒、Ca/ビタミンD製剤による高Ca血症)
・義歯不適合
・認知症、老衰
・結核(施設入所中なら特に見逃さないこと!)
・悪性腫瘍(どこまで調べるかは家族との相談になる)→体重減少、貧血の進行など
<いつもと違う>
まずは急性の感染症を見逃さないこと!
「急に元気がなくなった」「なんとなくいつもと違う」「ボーッとしている」「すぐ寝てしまう」「座っていて傾いてしまう」「横になりたがる」「麻痺はないのに急に歩けなくなった(脱力)」「ふらついてしまう」「珍しく転倒してしまった」「つじつまの合わないことを言い始めた(せん妄様症状)」「ケアをさせてもらえない(介護抵抗)」など
①まずは急性感染症を疑う,特に肺炎と尿路感染症。発熱ないこともある。
②急性胆嚢炎
③蜂窩織炎(爪白癬から)、褥瘡
④脱水、熱中症
⑤脳幹、小脳の脳梗塞
⑥デイサービスの疲れ
⑦便秘
☆高齢者の心筋梗塞、半分は無痛性。なんとなく元気がない、AST,ALT上昇、血圧低下など見られたら必ず心電図を。
血算の異常
<血算の異常>
☆貧血+MCV120以上+胃切⇒B12↓(悪性貧血)
☆貧血の程度のわりにMCV異常低値⇒サラセミア(HbA2↑)
☆貧血+長期IVH⇒Cu不足
☆貧血+意識障害⇒頭蓋内出血
注意)血便、血尿、吐下血なしや便潜血陰性なら頭蓋内出血を疑うこと(特に抗凝固療法中の場合)。
☆網赤血球10万/μL以上⇒急性出血か溶血⇒胃癌,大腸癌ないかCEA/便潜血/GF,CF
☆網赤血球5万/μL以下⇒骨髄低形成かFe↓B12↓葉酸↓腎不全
☆RBCのみ↑⇒ストレス/タバコ/脱水/SAS
☆Pltのみ↓⇒preDIC,ITP(PA-IgG),肝障害(トロンボポエチンは肝で合成),偽性(EDTA依存性⇒ヘパリン採血)
☆Pltのみ↑⇒(100万以上)本態性血小板増多症かCML、(100万以下)鉄欠/炎症/外傷/手術後/摘脾後/膠原病/癌/薬剤/運動/妊娠
☆WBCのみ慢性に増加⇒肥満や喫煙(分画正常),CML(骨髄球+や好塩基球分画↑⇒B12,好中球ALP),CLL(リンパ球分画↑)
☆WBC↓+異型リンパ球⇒ウィルス感染(HIV,CMV,EBV,パルボウィルス/軽度CRP↑,肝障害,Plt↓も伴うことあり),軽度なら風邪(マイコプラズマや百日咳もWBC軽度上昇、CRP↑、肝障害)
☆汎血球減少⇒慢性なら再生不良性貧血/MDS/DICあればAPL、急性なら敗血症/APL/血球貪食症候群(フェリチン/sIL-2R/VCA-IgM)。長期のIVHで汎血球減少を認める場合はCu,Vit12,葉酸の減少に注意する(メドレニックやビタジェクトを追加しよう)。
cf)WBCの正常値
WBC:3500~9000/μL好中球(Neut):36~73%単球(Mono):4~10%リンパ球(Lym):19~48%好酸球(Eo):1~10%好塩基球(Ba):0~2%異型リンパ球(Aty-Lym):0%
☆貧血+MCV120以上+胃切⇒B12↓(悪性貧血)
☆貧血の程度のわりにMCV異常低値⇒サラセミア(HbA2↑)
☆貧血+長期IVH⇒Cu不足
☆貧血+意識障害⇒頭蓋内出血
注意)血便、血尿、吐下血なしや便潜血陰性なら頭蓋内出血を疑うこと(特に抗凝固療法中の場合)。
☆網赤血球10万/μL以上⇒急性出血か溶血⇒胃癌,大腸癌ないかCEA/便潜血/GF,CF
☆網赤血球5万/μL以下⇒骨髄低形成かFe↓B12↓葉酸↓腎不全
☆RBCのみ↑⇒ストレス/タバコ/脱水/SAS
☆Pltのみ↓⇒preDIC,ITP(PA-IgG),肝障害(トロンボポエチンは肝で合成),偽性(EDTA依存性⇒ヘパリン採血)
☆Pltのみ↑⇒(100万以上)本態性血小板増多症かCML、(100万以下)鉄欠/炎症/外傷/手術後/摘脾後/膠原病/癌/薬剤/運動/妊娠
☆WBCのみ慢性に増加⇒肥満や喫煙(分画正常),CML(骨髄球+や好塩基球分画↑⇒B12,好中球ALP),CLL(リンパ球分画↑)
☆WBC↓+異型リンパ球⇒ウィルス感染(HIV,CMV,EBV,パルボウィルス/軽度CRP↑,肝障害,Plt↓も伴うことあり),軽度なら風邪(マイコプラズマや百日咳もWBC軽度上昇、CRP↑、肝障害)
☆汎血球減少⇒慢性なら再生不良性貧血/MDS/DICあればAPL、急性なら敗血症/APL/血球貪食症候群(フェリチン/sIL-2R/VCA-IgM)。長期のIVHで汎血球減少を認める場合はCu,Vit12,葉酸の減少に注意する(メドレニックやビタジェクトを追加しよう)。
cf)WBCの正常値
WBC:3500~9000/μL好中球(Neut):36~73%単球(Mono):4~10%リンパ球(Lym):19~48%好酸球(Eo):1~10%好塩基球(Ba):0~2%異型リンパ球(Aty-Lym):0%
CPA(ACLS)
<CPA(ACLS)>
☆原因:5H&5T(hypovolemia,hypoxia,hydrogen,hypo/hyperkalemia,hypothermia,tension pneumothrax,tamponade,toxin,thrombosis pulmonary,thrombosis coronary)→心エコーは胸骨のすぐ左で右上から左下に向けて斜めにプローブをあてると長軸像で見える。
☆アシドーシスではKが細胞内から流入するので、高K血症になる。採血時に高K血症だからといって、それが原因とは限らない。pHが0.1低下するとKは0.6mEq/L上昇する。
☆DNARかどうか家族が決められず、CPRを行って対光反射消失のまま心拍再開した場合は、ICした上で入院し挿管チューブに酸素を直接繋ぐようにする。
cf)挿管チューブについて
・径7.5mm、22cm口角
・入れ歯をとった時は挿管位置は口角20㎝でOK
cf)VfかAsystoleか判断できないとき:
ACLSの2015年度版のテキスト117ページより
「微細なVFであるのか心静止であるのか判然としない場合は、最初の処置として除細動は妥当である。」
「現時点では、除細動を遅らせて除細動の前にCPRを実施することの利点は不明確である。」
注)CPAの時の死亡診断書の書き方
・来院時、死後硬直や死斑など死亡徴候ありなら警察へ連絡し検視の上、犯罪性なければ死体検案書作成。
・死亡徴候なしなら心肺蘇生し、心拍再開なしならCT撮影(AI)し、警察へ連絡し検視の上、犯罪性なければ死体検案書作成。
・心拍再開ある場合は、CT撮影し死因を特定する。入院し、死亡した場合はCTで判明した病名にて死亡診断書作成。
・心拍再開ある場合は、CT撮影し死因を特定する。死因不明なら警察へ連絡し検視の上、犯罪性なければ死体検案書作成(犯罪性ありなら司法解剖になるので警察が引き取る)。
・AIは心拍再開のない場合のCT撮影。頭部、胸部、腹部の単純CTを撮影し、SAHあればクモ膜下出血、大量血胸や心タンポナーデあれば胸部大動脈瘤破裂、腹腔内出血あれば腹部大動脈瘤破裂と記載し、犯罪性なければ急性心筋梗塞(短時間)と書く。施設にて心肺停止になった場合、気管内に誤嚥物などなければ、ほぼ犯罪性はないので、このような扱いで問題ないようだ。
注)死亡宣告について
・死亡宣告は、①家族がそろうのを待って、②個室に移動してor他の患者さんがいないところで行うこと。
・来院までかなり時間がかかる場合も、家族の来院を待ってから死亡宣告を行う。
cf)ACLSアルゴリズム
☆原因:5H&5T(hypovolemia,hypoxia,hydrogen,hypo/hyperkalemia,hypothermia,tension pneumothrax,tamponade,toxin,thrombosis pulmonary,thrombosis coronary)→心エコーは胸骨のすぐ左で右上から左下に向けて斜めにプローブをあてると長軸像で見える。
☆アシドーシスではKが細胞内から流入するので、高K血症になる。採血時に高K血症だからといって、それが原因とは限らない。pHが0.1低下するとKは0.6mEq/L上昇する。
☆DNARかどうか家族が決められず、CPRを行って対光反射消失のまま心拍再開した場合は、ICした上で入院し挿管チューブに酸素を直接繋ぐようにする。
cf)挿管チューブについて
・径7.5mm、22cm口角
・入れ歯をとった時は挿管位置は口角20㎝でOK
cf)VfかAsystoleか判断できないとき:
ACLSの2015年度版のテキスト117ページより
「微細なVFであるのか心静止であるのか判然としない場合は、最初の処置として除細動は妥当である。」
「現時点では、除細動を遅らせて除細動の前にCPRを実施することの利点は不明確である。」
注)CPAの時の死亡診断書の書き方
・来院時、死後硬直や死斑など死亡徴候ありなら警察へ連絡し検視の上、犯罪性なければ死体検案書作成。
・死亡徴候なしなら心肺蘇生し、心拍再開なしならCT撮影(AI)し、警察へ連絡し検視の上、犯罪性なければ死体検案書作成。
・心拍再開ある場合は、CT撮影し死因を特定する。入院し、死亡した場合はCTで判明した病名にて死亡診断書作成。
・心拍再開ある場合は、CT撮影し死因を特定する。死因不明なら警察へ連絡し検視の上、犯罪性なければ死体検案書作成(犯罪性ありなら司法解剖になるので警察が引き取る)。
・AIは心拍再開のない場合のCT撮影。頭部、胸部、腹部の単純CTを撮影し、SAHあればクモ膜下出血、大量血胸や心タンポナーデあれば胸部大動脈瘤破裂、腹腔内出血あれば腹部大動脈瘤破裂と記載し、犯罪性なければ急性心筋梗塞(短時間)と書く。施設にて心肺停止になった場合、気管内に誤嚥物などなければ、ほぼ犯罪性はないので、このような扱いで問題ないようだ。
注)死亡宣告について
・死亡宣告は、①家族がそろうのを待って、②個室に移動してor他の患者さんがいないところで行うこと。
・来院までかなり時間がかかる場合も、家族の来院を待ってから死亡宣告を行う。
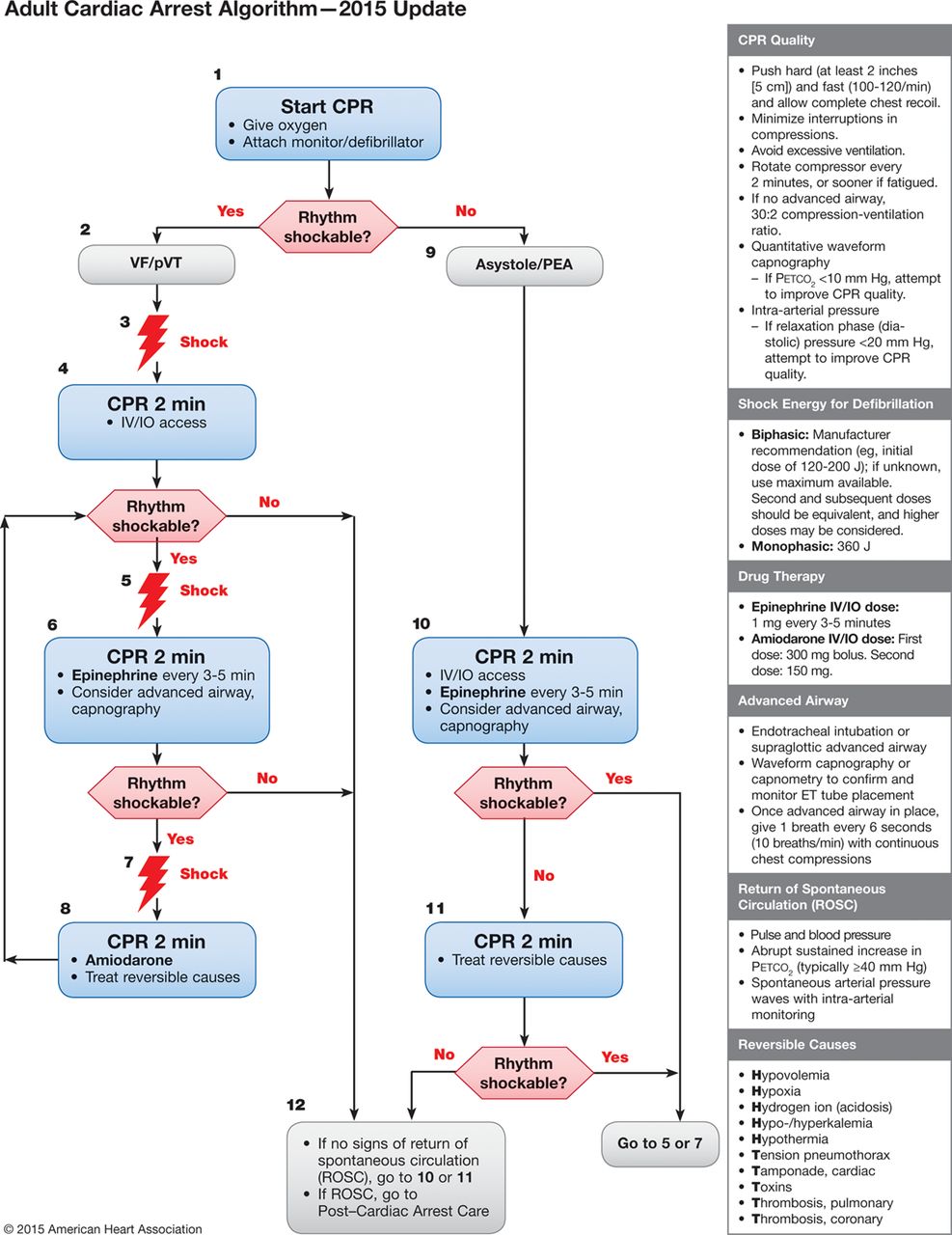
cf)ACLSアルゴリズム
高血糖
自己抜去(PEG/フォーリー/胃管/気管カニューレ)
<自己抜去>
☆PEGの自己抜去は瘻孔ができているので、再度入れなおすだけで良い。確認のためGIFやガストログラフィン30mlをPEGから注入し腹単を撮影する。
☆代わりのPEGがないときはフォーリーで代用する。
☆フォーリー自己抜去は尿道損傷あれば尿道口から少しずつ血尿が出てくる。尿道狭窄を起こすので再度留置しなおす(留置困難なら翌日泌尿器科consultする。無理に入れないこと)。血尿持続するときは貧血チェックと泌尿器科consult。
☆NGtubeやMtube(Magen tube/胃管、レビン)留置する時は座位、前傾姿勢で行う。(食事を食べるときの姿勢)
☆気管カニューレのカフ圧は25-30mmHg、測定できないときは耳たぶの柔らかさにする。レスピを使っている場合以外は抜けない程度でも良い。あまりカフ圧を上げすぎると気管粘膜の血流障害で潰瘍を起こすことがある(レスピにつないでいないのなら10ccでカフが全開になるのなら6-8ccくらいでもよい)。カフ付き>スピーチカニューレ>高研式>レティナの順に簡便。
☆PEGの自己抜去は瘻孔ができているので、再度入れなおすだけで良い。確認のためGIFやガストログラフィン30mlをPEGから注入し腹単を撮影する。
☆代わりのPEGがないときはフォーリーで代用する。
☆フォーリー自己抜去は尿道損傷あれば尿道口から少しずつ血尿が出てくる。尿道狭窄を起こすので再度留置しなおす(留置困難なら翌日泌尿器科consultする。無理に入れないこと)。血尿持続するときは貧血チェックと泌尿器科consult。
☆NGtubeやMtube(Magen tube/胃管、レビン)留置する時は座位、前傾姿勢で行う。(食事を食べるときの姿勢)
☆気管カニューレのカフ圧は25-30mmHg、測定できないときは耳たぶの柔らかさにする。レスピを使っている場合以外は抜けない程度でも良い。あまりカフ圧を上げすぎると気管粘膜の血流障害で潰瘍を起こすことがある(レスピにつないでいないのなら10ccでカフが全開になるのなら6-8ccくらいでもよい)。カフ付き>スピーチカニューレ>高研式>レティナの順に簡便。
脂質異常
<脂質異常>
・努力目標は、LDL160未満、HDL40以上、TG150未満。冠動脈疾患がある場合はLDL100未満、DM、CKD、非心原性脳梗塞、末梢動脈疾患(PAD)がある場合はLDL120未満とする。
・LDLはFriedewaldの式、LDL=TC-HDL-TG/5から計算する。TGが400以上の場合や食後採血では、この式は使わずに、nonHDL=TC-HDLで代用する。
・nonHDLの努力目標は、冠動脈疾患がある場合は130未満、DM、CKD、非心原性脳梗塞、末梢動脈疾患(PAD)がある場合はLDL150未満とする。
・生活習慣の改善
①禁煙する。受動喫煙を回避する。
②標準体重を維持する。
③肉の脂身、乳製品、卵、トランス脂肪酸が多い菓子類、植物油の過剰摂取を抑える。
④野菜、果物、未精製穀類、海藻、魚、大豆製品の摂取を増やす。
⑤6g/日未満に塩分制限する。
⑥アルコールの過剰摂取を控える(純アルコールで25g/日以下)
⑦有酸素運動を1日30分、週6日以上行う。有酸素運動はウォーキング、社交ダンス、水泳、サイクリングなど。
・薬物療法の注意点
①シンバスタチン、アトルバスタチンはチトクロームP450 3A4で代謝されるので、グレープフルーツを控える。
②陰イオン交換樹脂(クエストラン、コレバイン)は併用薬剤の吸収障害や脂溶性ビタミンの欠乏に注意。
③妊娠中はスタチンやフィブラートの投与は禁忌。
④高LDL、低HDLにはスタチン、陰イオン交換樹脂、小腸コレステロールトランスポーター阻害薬、高TGにはフィブラート系、ニコチン酸誘導体、多価不飽和脂肪酸を使う。
⑤スタチン製剤の横紋筋融解症(筋肉痛や脱力)、小腸コレステロールトランスポーター阻害薬の肝障害、CK上昇、フィブラート系の横紋筋融解症、ニコチン酸誘導体の顔面紅潮や頭痛、プロブコールのQT延長、多価飽和脂肪酸の出血傾向や発疹といった副作用に注意。
・努力目標は、LDL160未満、HDL40以上、TG150未満。冠動脈疾患がある場合はLDL100未満、DM、CKD、非心原性脳梗塞、末梢動脈疾患(PAD)がある場合はLDL120未満とする。
・LDLはFriedewaldの式、LDL=TC-HDL-TG/5から計算する。TGが400以上の場合や食後採血では、この式は使わずに、nonHDL=TC-HDLで代用する。
・nonHDLの努力目標は、冠動脈疾患がある場合は130未満、DM、CKD、非心原性脳梗塞、末梢動脈疾患(PAD)がある場合はLDL150未満とする。
・生活習慣の改善
①禁煙する。受動喫煙を回避する。
②標準体重を維持する。
③肉の脂身、乳製品、卵、トランス脂肪酸が多い菓子類、植物油の過剰摂取を抑える。
④野菜、果物、未精製穀類、海藻、魚、大豆製品の摂取を増やす。
⑤6g/日未満に塩分制限する。
⑥アルコールの過剰摂取を控える(純アルコールで25g/日以下)
⑦有酸素運動を1日30分、週6日以上行う。有酸素運動はウォーキング、社交ダンス、水泳、サイクリングなど。
・薬物療法の注意点
①シンバスタチン、アトルバスタチンはチトクロームP450 3A4で代謝されるので、グレープフルーツを控える。
②陰イオン交換樹脂(クエストラン、コレバイン)は併用薬剤の吸収障害や脂溶性ビタミンの欠乏に注意。
③妊娠中はスタチンやフィブラートの投与は禁忌。
④高LDL、低HDLにはスタチン、陰イオン交換樹脂、小腸コレステロールトランスポーター阻害薬、高TGにはフィブラート系、ニコチン酸誘導体、多価不飽和脂肪酸を使う。
⑤スタチン製剤の横紋筋融解症(筋肉痛や脱力)、小腸コレステロールトランスポーター阻害薬の肝障害、CK上昇、フィブラート系の横紋筋融解症、ニコチン酸誘導体の顔面紅潮や頭痛、プロブコールのQT延長、多価飽和脂肪酸の出血傾向や発疹といった副作用に注意。
糖尿病
<糖尿病>
・「血糖高値+HbA1c(NGSP)6.5%以上」、「血糖高値+典型的DM症状」、「血糖高値+DM性網膜症」で確定診断。
・血糖高値:空腹時126、随時200、OGTT2時間値200以上
・どちらか一方の境界型の場合は、食事運動療法をしながら経過フォローし再検。
・急激に発症する1型DMは、HbA1cが8.9%未満、抗GAD抗体もほとんど出現しない。
・HbA1cのコントロール目標は、HbA1cが優6.2未満、良6.9未満、可7.4未満、不可8.4以上。8.4%以上が3ヶ月続くときは専門医紹介。
・高齢者のコントロール指標はHbA1c7-8.4%で良い。低血糖のリスクのほうが高い。
・その他のコントロール目標:BMI22前後、血圧130/80未満、LDL120未満、HDL40以上、TG150未満、nonHDLchoL150未満。冠動脈疾患ある時はLDL100未満、nonHDLchoL150未満
・食事指導のポイント:
①朝、昼、夜を規則正しく食べる。
②間食しない。
③腹8分目。
④食品の種類は多くして、バランスよく食べる。
⑤脂質と塩分を控える。
⑥食物繊維を多く含むもの(野菜、きのこ、海藻)をとる。
⑦「糖尿病食事療法のための食品交換表 第6版」を参照する。
・運動療法のポイント:
①散歩を、1回15-30分、1日2回、約10000歩/日、1週間に3回以上。
②インスリン療法中、SU剤内服中はスティックタイプの砂糖を携帯しておく。
③空腹時血糖250以上、尿ケトン陽性、眼底出血、腎不全、虚血性心疾患、骨関節疾患ある場合は運動は控える。
・薬物療法のポイント
①SU剤は腎機能低下あるときは容量調節する。
②ビグアナイド薬はCr1.2以上、75歳以上は推奨されない。
③単剤投与から開始し、1ヶ月ほどフォローし変更、追加する。
④食後高血糖ではグリニド系かαGIを使う。BMI25以上ではインスリン抵抗改善薬(ビグアナイド薬、チアゾリジン系)を使う。BMI22未満はDPP-4阻害薬、SU剤を使う。
⑤グリニド系、SU剤は低血糖、チアゾリジン系は浮腫や心不全、αGIは肝障害、ビグアナイド薬は乳酸アシドーシスの副作用に注意。
・インスリン療法の実際
・血糖降下薬の効果が乏しく、空腹時CPR0.5ng/ml以下ならインスリン導入を。
・ΔCPRが0.9ng/ml以下ならインスリン分泌能はないためインスリン療法
・ΔCPR=グルカゴン1㎎静注5分後の血中Cペプチド濃度-早朝空腹時の血中Cペプチド濃度
①1日のインスリン総量は体重kgあたり0.1-0.2単位と少なめから開始し、1-2単位ずつ増量する。
②同一部位に注射すると硬結ができて吸収が悪くなるので、注射部位はそのつど変更する。前回の注射部位から2cm程度離す。
③「超速効型を毎食直前3回+持効型を眠前」、「超速効型を毎食直前3回」、「混合型(超速効+中間型)を朝、夕食直前」
④GLP-1受容体作動薬の注射(ビクトーザ1日1回0.9mg皮下注、朝or夕)は専門医と相談。
・糖尿病性網膜症のフォロー間隔は、単純性初期は1年に1回、単純性中期は3-6ヶ月に1回、増殖前期以降は1-2ヶ月に1回。
・糖尿病性腎症の早期診断は尿中Alb排泄量で行う。30mg/gCr以上で早期腎症を疑う。
・糖尿病性神経障害は、両下肢の痺れ、アキレス腱反射低下、振動覚低下(振動させた音叉を内くるぶしに当てて10秒以内の振動覚消失を異常とする)など。アルドース還元酵素阻害薬のキネダックや疼痛にはリリカ、サインバルタ、NSAIDs、メキシチールなどを使う。
・糖尿病性足壊疽予防に、靴下を必ず脱いでもらって、水虫や靴擦れ、怪我がないかを見る。
・「血糖高値+HbA1c(NGSP)6.5%以上」、「血糖高値+典型的DM症状」、「血糖高値+DM性網膜症」で確定診断。
・血糖高値:空腹時126、随時200、OGTT2時間値200以上
・どちらか一方の境界型の場合は、食事運動療法をしながら経過フォローし再検。
・急激に発症する1型DMは、HbA1cが8.9%未満、抗GAD抗体もほとんど出現しない。
・HbA1cのコントロール目標は、HbA1cが優6.2未満、良6.9未満、可7.4未満、不可8.4以上。8.4%以上が3ヶ月続くときは専門医紹介。
・高齢者のコントロール指標はHbA1c7-8.4%で良い。低血糖のリスクのほうが高い。
・その他のコントロール目標:BMI22前後、血圧130/80未満、LDL120未満、HDL40以上、TG150未満、nonHDLchoL150未満。冠動脈疾患ある時はLDL100未満、nonHDLchoL150未満
・食事指導のポイント:
①朝、昼、夜を規則正しく食べる。
②間食しない。
③腹8分目。
④食品の種類は多くして、バランスよく食べる。
⑤脂質と塩分を控える。
⑥食物繊維を多く含むもの(野菜、きのこ、海藻)をとる。
⑦「糖尿病食事療法のための食品交換表 第6版」を参照する。
・運動療法のポイント:
①散歩を、1回15-30分、1日2回、約10000歩/日、1週間に3回以上。
②インスリン療法中、SU剤内服中はスティックタイプの砂糖を携帯しておく。
③空腹時血糖250以上、尿ケトン陽性、眼底出血、腎不全、虚血性心疾患、骨関節疾患ある場合は運動は控える。
・薬物療法のポイント
①SU剤は腎機能低下あるときは容量調節する。
②ビグアナイド薬はCr1.2以上、75歳以上は推奨されない。
③単剤投与から開始し、1ヶ月ほどフォローし変更、追加する。
④食後高血糖ではグリニド系かαGIを使う。BMI25以上ではインスリン抵抗改善薬(ビグアナイド薬、チアゾリジン系)を使う。BMI22未満はDPP-4阻害薬、SU剤を使う。
⑤グリニド系、SU剤は低血糖、チアゾリジン系は浮腫や心不全、αGIは肝障害、ビグアナイド薬は乳酸アシドーシスの副作用に注意。
・インスリン療法の実際
・血糖降下薬の効果が乏しく、空腹時CPR0.5ng/ml以下ならインスリン導入を。
・ΔCPRが0.9ng/ml以下ならインスリン分泌能はないためインスリン療法
・ΔCPR=グルカゴン1㎎静注5分後の血中Cペプチド濃度-早朝空腹時の血中Cペプチド濃度
①1日のインスリン総量は体重kgあたり0.1-0.2単位と少なめから開始し、1-2単位ずつ増量する。
②同一部位に注射すると硬結ができて吸収が悪くなるので、注射部位はそのつど変更する。前回の注射部位から2cm程度離す。
③「超速効型を毎食直前3回+持効型を眠前」、「超速効型を毎食直前3回」、「混合型(超速効+中間型)を朝、夕食直前」
④GLP-1受容体作動薬の注射(ビクトーザ1日1回0.9mg皮下注、朝or夕)は専門医と相談。
・糖尿病性網膜症のフォロー間隔は、単純性初期は1年に1回、単純性中期は3-6ヶ月に1回、増殖前期以降は1-2ヶ月に1回。
・糖尿病性腎症の早期診断は尿中Alb排泄量で行う。30mg/gCr以上で早期腎症を疑う。
・糖尿病性神経障害は、両下肢の痺れ、アキレス腱反射低下、振動覚低下(振動させた音叉を内くるぶしに当てて10秒以内の振動覚消失を異常とする)など。アルドース還元酵素阻害薬のキネダックや疼痛にはリリカ、サインバルタ、NSAIDs、メキシチールなどを使う。
・糖尿病性足壊疽予防に、靴下を必ず脱いでもらって、水虫や靴擦れ、怪我がないかを見る。